Что такое гемосидерин?
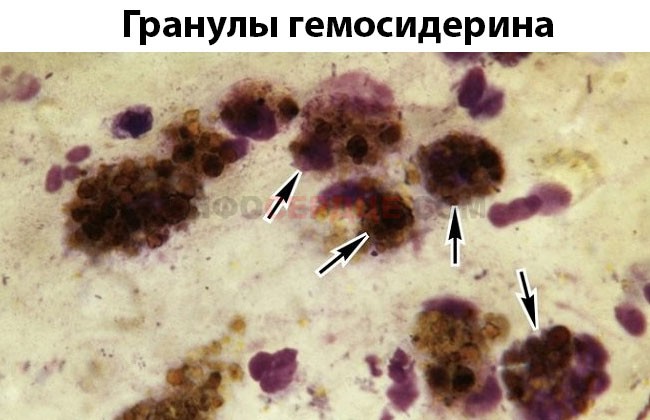
Гемосидерин представляет собой коричневый пигмент, в основе которого лежит оксид железа.
Этот пигмент формируется в результате биохимических процессов, связанных с распадом гемоглобина, а затем синтезируется в сидеробластах — клетках, содержащих ядро.
В нормальных условиях в организме взрослого человека содержится около 4-5 граммов этого железосодержащего пигмента.
Избыточное накопление гемосидерина может вызвать структурные изменения в тканях и органах.
Развитие гемосидероза, по мнению врачей, может быть связано с несколькими ключевыми факторами. Во-первых, это избыточное накопление железа в организме, которое может происходить как в результате наследственных заболеваний, таких как гемохроматоз, так и из-за частых переливаний крови или приема железосодержащих препаратов. Во-вторых, врачи отмечают, что хронические заболевания печени, такие как гепатит или цирроз, могут способствовать нарушению обмена железа и его накоплению в тканях. Также важным фактором является недостаток витамина C, который играет роль в усвоении железа. Врачи подчеркивают, что ранняя диагностика и выявление причин гемосидероза имеют решающее значение для предотвращения серьезных осложнений, таких как повреждение органов и тканей.
https://youtube.com/watch?v=CZyxncCKBIc
Причины его накопления
Патогенез гемосидероза варьируется в зависимости от типа заболевания — он может быть общим (распространяющимся по всем органам) или местным (с образованием очагов).
Этиология общего гемосидероза остается недостаточно изученной, однако существует множество гипотез, среди которых можно выделить:
- наследственные факторы;
- иммунные расстройства;
- врожденные нарушения обменных процессов.
Замечено, что накопление гемосидерина в легких наблюдается у пациентов с декомпенсированными сердечными заболеваниями.
Кожный гемосидероз может развиваться как самостоятельное заболевание или быть следствием других патологий.
Вторичная форма этого заболевания может возникать по следующим причинам:
- заболевания крови (лейкемия, гемолитическая анемия);
- инфекционные болезни (сепсис, малярия, сифилис, бруцеллез, тиф);
- нарушения в работе эндокринных желез (сахарный диабет, гипотиреоз);
- сосудистые расстройства (гипертония, хроническая венозная недостаточность);
- дерматологические заболевания (дерматиты, экземы, нейродермиты, пиодермии);
- повреждения кожи (травмы, эрозии);
- отравления ядовитыми веществами и металлами;
- резус-конфликт.
Кроме того, на развитие заболевания могут влиять следующие факторы:
- переохлаждение;
- хроническая усталость;
- стрессовые ситуации и нервное напряжение;
- передозировка медикаментами (нестероидные противовоспалительные средства, диуретики, парацетамол, ампициллин).
| Категория причин | Конкретные факторы | Механизм развития гемосидероза |
|---|---|---|
| Наследственные заболевания | Наследственный гемохроматоз (мутации в гене HFE) | Избыточное всасывание железа в кишечнике, приводящее к его накоплению в тканях и органах. |
| Ацерулоплазминемия | Нарушение транспорта железа из клеток, что приводит к его накоплению. | |
| Анемия Фанкони | Нарушение кроветворения, требующее частых переливаний крови. | |
| Приобретенные состояния | Частые переливания крови (гемотрансфузии) | Введение большого количества железа с эритроцитами, которое организм не может эффективно вывести. |
| Хронические гемолитические анемии (талассемия, серповидноклеточная анемия) | Повышенное разрушение эритроцитов приводит к высвобождению железа, которое затем накапливается в тканях. | |
| Миелодиспластические синдромы | Нарушение кроветворения, часто требующее переливаний крови и сопровождающееся неэффективным эритропоэзом. | |
| Хронические заболевания печени (цирроз, хронический гепатит) | Нарушение метаболизма железа в печени, что может способствовать его накоплению. | |
| Избыточное потребление железа с пищей или добавками | Длительное употребление больших доз железа, особенно при наличии предрасположенности. | |
| Порфирия кожная поздняя | Нарушение метаболизма порфиринов, часто сопровождающееся повышенным уровнем железа. | |
| Алкоголизм | Алкоголь может усиливать всасывание железа и повреждать печень, способствуя накоплению железа. | |
| Локальные факторы | Повторные кровоизлияния в ткани (например, при травмах, варикозном расширении вен) | Разрушение эритроцитов в месте кровоизлияния приводит к высвобождению железа и его отложению в виде гемосидерина. |
| Хронические воспалительные процессы | Воспаление может нарушать метаболизм железа и способствовать его накоплению в пораженных тканях. |
Разновидности болезни и их симптомы
Гемосидероз можно классифицировать по нескольким критериям: этиологии, месту локализации и степени распространения. Эти аспекты определяют клинические проявления заболевания.
С точки зрения этиологии, выделяют два типа гемосидероза:
- первичный — причины его возникновения остаются неясными;
- вторичный — развивается на фоне определенных заболеваний и внешних факторов.
В первом случае поражаются кожа и легкие, тогда как во втором — затрагиваются почки, печень, селезенка, костный мозг, а также слюнные и потовые железы.
Классификация гемосидероза по месту локализации и степени распространения представлена в следующей таблице:
| Тип заболевания | Описание |
| Общий (генерализованный) | Возникает в результате интраваскулярного гемолиза (разрушения эритроцитов внутри сосудов) при системных заболеваниях. Пигмент накапливается в различных органах (чаще всего в печени, селезенке и костном мозге), обычно не вызывая повреждений тканей. Ярким признаком является изменение нормального цвета органа на буро-красный. |
| Местный (локальный или очаговый) | Обусловлен экстраваскулярным гемолизом (разрушением эритроцитов вне сосудов). Может проявляться как в полостях органов, так и в ограниченных участках (кровоизлияния или гематомы). Ткани и органы, как правило, не повреждаются, но могут возникать функциональные нарушения и атрофия. |
Разновидности нозологической формы:
| Патология | Разновидности |
| Гемосидероз легких | Эссенциальный легочный. Идиопатический (или бурая индурация легких). |
| Гемосидероз кожи | Болезнь Шамберга. Болезнь Гужеро-Блюма. Старческий гемосидероз. Лихеноидный ангиодерматит. Пурпура Майокки. Охряный дерматит и другие. |
| Гемохроматоз | Заболевание, при котором изменяются структура и функции пораженного органа. |
https://youtube.com/watch?v=0HztGPccezU
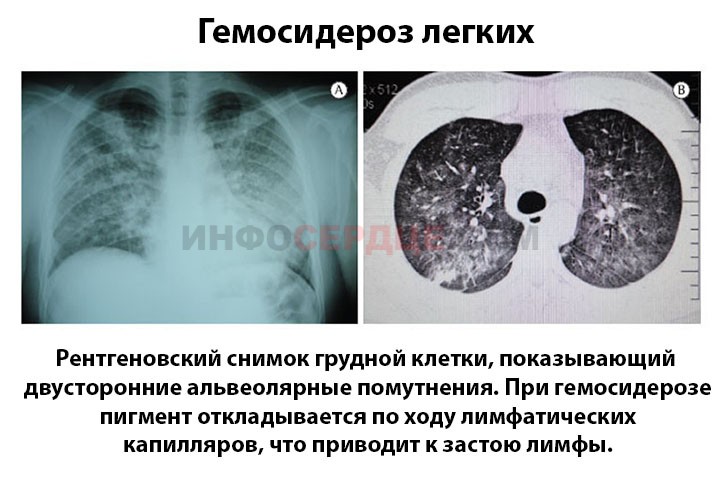
Легких
Идиопатический легочный гемосидероз проявляется периодическими кровоизлияниями в альвеолах, что приводит к расщеплению клеток крови и образованию гемосидерина.
Этот пигмент подвергается воздействию макрофагов альвеол (клеток-киллеров), что вызывает его накопление в соединительной ткани. В результате этого процесса происходит уплотнение, а затем замещение нормальной ткани на соединительную.
К основным симптомам данного заболевания относятся:
- кашель с выделением мокроты;
- отхаркивание с примесью крови;
- дыхательная недостаточность, сопровождающаяся одышкой;
- болевые ощущения в грудной клетке;
- бледность кожи;
- изменения цвета кожи, слизистых оболочек и склер глаз;
- появление синеватого оттенка в области носогубного треугольника;
- общее недомогание, слабость и снижение работоспособности;
- повышение температуры тела;
- потеря аппетита;
- учащенное сердцебиение;
- гипотония (пониженное артериальное давление);
- увеличение печени и селезенки;
- гипохромная анемия, вплоть до тяжелой степени.
Бурая индурация легких — это серьезное заболевание, которое встречается достаточно редко. Чаще всего оно наблюдается у детей, реже — у молодых людей.
Для этой болезни характерны чередования периодов ремиссий и обострений. Во время ремиссий клинические проявления могут быть слабыми или полностью отсутствовать. После каждого обострения продолжительность ремиссий, как правило, уменьшается.
Кожного покрова
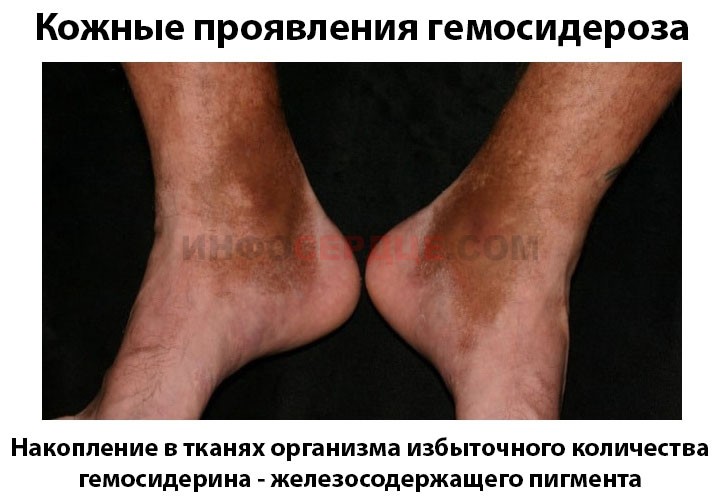
Гемосидероз кожи — это заболевание, связанное с накоплением железосодержащего пигмента в дерме.
На фото это выглядит следующим образом:
Клинические проявления заключаются в изменении цвета кожи, которое может проявляться в виде высыпаний или пигментных пятен размером до 3 см.
Основные симптомы:
- Пигментация чаще всего наблюдается на ногах (в области голени или лодыжек), а также на предплечьях и кистях рук;
- Цвет пятен варьируется от кирпичного (при свежих образованиях) до бурых, темных или желтых оттенков у более старых высыпаний;
- Возможен легкий зуд в пораженных областях;
- На затронутых участках могут появляться узелки, петехии (маленькие плоские пятна), лихеноидные папулы (прыщики, шарики) или бляшки.
Это заболевание чаще всего выявляется у мужчин в возрасте от 30 до 60 лет.
Как правило, наблюдается хроническая форма заболевания. При этом общее состояние пациентов оценивается как удовлетворительное, серьезные поражения органов не наблюдаются.
https://youtube.com/watch?v=ycBpMFxkaU8
Внутренних органов
Гемосидероз, затрагивающий внутренние органы, проявляется в тяжелой форме. Накопление железосодержащего пигмента происходит в гепатоцитах, которые являются основными клетками печени.
Существует два типа печеночного гемосидероза:
- наследственный первичный (или идиопатический);
- вторичный.
Первый тип возникает из-за нарушений обмена веществ, при которых гемосидерофаги в желудочно-кишечном тракте поглощают железо. В результате происходит неконтролируемое всасывание и накопление гемосидерина в печени.
Вторичный гемосидероз развивается под воздействием различных внешних или внутренних факторов. Например, это может быть вызвано интоксикацией ядами, циррозом и другими заболеваниями.
К основным симптомам относятся:
- уплотнение печени с последующим увеличением её размеров;
- болезненные ощущения при пальпации;
- развитие портальной гипертензии и асцита (симптомы цирроза);
- желтушный оттенок склер глаз и кожи;
- увеличение селезенки;
- появление пигментных пятен на руках, подмышках и лице;
- при длительном течении может развиться сахарный диабет;
- в случае тяжелого поражения возможны ацидоз или кома.
Лабораторные исследования могут показать признаки нефротического синдрома, что указывает на накопление гемосидерина в почечной паренхиме.
Клинические проявления гемосидероза почек могут включать:
- отеки век и нижних конечностей;
- помутнение и уменьшение объема мочи;
- отсутствие аппетита;
- болезненные ощущения в поясничной области;
- общее недомогание и чувство усталости;
- диспепсия (расстройства пищеварения).
Эта патология требует срочного медицинского вмешательства, чтобы предотвратить развитие почечной недостаточности, что может привести к летальному исходу.
Реже отложения пигмента наблюдаются в костном и головном мозге, сердце и других органах. Это происходит, когда макрофаги атакуют геморрагические участки, окружающие органы.
Особенно опасным считается поражение сердца, которое часто приводит к серьезным сердечно-сосудистым заболеваниям или смерти.
Методы диагностики
Первичный визит к терапевту включает в себя беседу с пациентом, сбор медицинской истории и физикальное обследование для выявления симптомов заболевания.
Для диагностики гемосидероза применяются следующие методы:
| Исследование | Список |
| Лабораторные | Общий и биохимический анализ крови. Десфераловая проба для выявления пигмента в моче. Микроскопическое и гистологическое исследование мокроты. Пробы с использованием микропрепаратов (ПЦР-тест, окраска по Перлсу, биопсия). |
| Инструментальные | Сцинтиграфия легких. Рентгенография грудной клетки. Спирометрия. Бронхоскопия. Компьютерная томография (КТ). Магнитно-резонансная томография (МРТ). |
Как проводится лечение?
Лечение назначается врачом после определения диагноза и выявления причин заболевания. Для достижения полного выздоровления в медицине обычно используется комплексный подход.
Вот таблица лекарственных средств, которые могут помочь нормализовать обмен гемосидерина и снизить его негативное воздействие на органы:
| Группы препаратов | Названия медикаментов |
| Иммунодепрессанты | Азатиоприн, Циклофосфан. |
| Кортикостероиды | Мази – бетаметазон или гидрокортизон. |
| Ангиопротекторы | Диосмин, Гесперидин. |
| Антигистаминные средства | Супрастин, Тавегил. |
| Дезагреганты | Аспирин, Кардиомагнил. |
| Ноотропы | Пирацетам, Мексидол. |
| Витамины | Аскорбиновая кислота, Рутин, Кальций. |
Кроме медикаментозного лечения, пациенту могут быть рекомендованы следующие процедуры:
- ПУВА-терапия;
- плазмаферез;
- кислородные ингаляции;
- криотерапия.
Осложнения и последствия
В большинстве случаев прогноз выздоровления при данной патологии оказывается положительным.
Однако существуют исключения, касающиеся запущенных форм легочного гемосидероза, которые могут привести к следующим осложнениям:
- инфаркт легкого;
- внутренние кровотечения;
- пневмоторакс с периодическими рецидивами;
- нарушения в работе правой части сердца;
- легочная гипертензия и формирование «легочного» сердца;
- хроническая дыхательная недостаточность.
Меры профилактики
Соблюдение рекомендаций врача по клиническим протоколам помогает избежать развития данного заболевания.
Меры по профилактике гемосидероза:
- Профилактика заболеваний, которые могут привести к повышенному разрушению красных кровяных клеток.
- Корректная дозировка железосодержащих препаратов при их использовании.
- Регулярные проверки на наличие сосудистых заболеваний.
- Контроль за массой тела, уровнем холестерина и артериальным давлением.
- Своевременное обращение к врачу при первых симптомах инфекции или кожных заболеваний.
Роль генетических факторов
Генетические факторы играют значительную роль в развитии гемосидероза, заболевания, связанного с избыточным накоплением железа в организме. Исследования показывают, что наследственные предрасположенности могут влиять на метаболизм железа и его усвоение, что в свою очередь может привести к накоплению гемосидерина — формы железа, которая откладывается в тканях.
Одним из наиболее известных наследственных заболеваний, связанных с нарушением обмена железа, является гемохроматоз. Это заболевание обусловлено мутациями в генах, отвечающих за регуляцию усвоения железа, в частности, в гене HFE. Мутации в этом гене могут приводить к повышенному всасыванию железа в кишечнике, что в конечном итоге приводит к его накоплению в органах, таких как печень, сердце и поджелудочная железа. У людей с гемохроматозом риск развития гемосидероза значительно выше, чем у здоровых людей.
Кроме того, существуют и другие генетические факторы, которые могут способствовать развитию гемосидероза. Например, мутации в генах, отвечающих за синтез белков, участвующих в транспортировке и хранении железа, могут нарушать нормальные процессы метаболизма этого элемента. Это может привести к избыточному накоплению железа в организме, даже если его поступление из пищи находится в пределах нормы.
Важно отметить, что не все люди с генетической предрасположенностью к гемосидерозу обязательно заболеют этим состоянием. Развитие заболевания может зависеть от сочетания генетических факторов и внешних условий, таких как диета, наличие других заболеваний и образ жизни. Например, у людей с предрасположенностью к гемосидерозу, которые придерживаются диеты с высоким содержанием железа или имеют хронические заболевания, может наблюдаться более выраженное накопление железа.
Таким образом, генетические факторы играют ключевую роль в развитии гемосидероза, определяя как предрасположенность к заболеванию, так и его прогрессирование. Понимание этих факторов может помочь в разработке более эффективных методов диагностики и лечения гемосидероза, а также в профилактике этого состояния у людей с высоким риском.
Влияние окружающей среды
Окружающая среда играет значительную роль в развитии гемосидероза, заболевания, связанного с накоплением железа в тканях организма. Основные факторы, способствующие этому процессу, можно разделить на несколько категорий: экологические, химические и биологические.
Во-первых, загрязнение окружающей среды тяжелыми металлами, такими как свинец, кадмий и ртуть, может привести к нарушению обмена железа в организме. Эти металлы могут конкурировать с железом за связывание с белками-переносчиками, что в свою очередь может способствовать его избыточному накоплению. Например, в районах с высокой промышленной активностью наблюдается увеличение случаев гемосидероза среди населения, что связано с повышенным уровнем загрязнения.
Во-вторых, качество питьевой воды также имеет значение. В некоторых регионах вода может содержать высокие концентрации железа, что приводит к его избыточному поступлению в организм. Хроническое потребление такой воды может способствовать развитию гемосидероза, особенно у людей с предрасположенностью к этому заболеванию.
Кроме того, влияние окружающей среды включает в себя и факторы, связанные с образом жизни. Например, работа в условиях повышенной запыленности или с химическими веществами, содержащими железо, может увеличить риск развития гемосидероза. Люди, работающие на металлургических предприятиях или в горнодобывающей промышленности, подвержены более высокому риску из-за постоянного контакта с источниками железа.
Также стоит отметить, что некоторые заболевания, связанные с нарушением обмена веществ, могут быть спровоцированы экологическими факторами. Например, хронические воспалительные процессы, вызванные загрязнением воздуха, могут способствовать увеличению всасывания железа в кишечнике, что в свою очередь может привести к его накоплению в тканях.
Таким образом, влияние окружающей среды на развитие гемосидероза является многогранным и включает в себя как прямые, так и косвенные факторы. Понимание этих аспектов может помочь в разработке профилактических мер и стратегий лечения данного заболевания.
Связь с другими заболеваниями
Гемосидероз — это состояние, характеризующееся избыточным накоплением гемосидерина, железосодержащего пигмента, в тканях организма. Это заболевание может быть связано с различными патологиями, которые влияют на обмен железа и его метаболизм. Понимание взаимосвязи гемосидероза с другими заболеваниями имеет важное значение для диагностики и лечения.
Одним из наиболее распространенных заболеваний, связанных с гемосидерозом, является гемохроматоз. Это наследственное заболевание, при котором происходит чрезмерное всасывание железа из пищи, что приводит к его накоплению в органах, таких как печень, сердце и поджелудочная железа. В результате этого может развиваться гемосидероз, который, в свою очередь, может вызвать серьезные осложнения, включая цирроз печени и диабет.
Кроме того, гемосидероз может быть следствием хронических заболеваний печени, таких как вирусный гепатит или алкогольная болезнь печени. Эти состояния могут нарушать нормальный метаболизм железа, что приводит к его накоплению в тканях. Хроническое воспаление, вызванное этими заболеваниями, также может способствовать повышенному образованию гемосидерина.
Еще одной важной группой заболеваний, связанных с гемосидерозом, являются анемии, особенно анемия, вызванная дефицитом железа. В некоторых случаях, при неправильном лечении анемии, может происходить избыточное введение железа, что в конечном итоге приводит к накоплению гемосидерина и развитию гемосидероза.
Также стоит отметить, что онкологические заболевания, такие как рак печени или лейкемия, могут быть связаны с гемосидерозом. Некоторые виды рака могут вызывать нарушения в обмене железа, что приводит к его накоплению в организме. В таких случаях гемосидероз может быть как следствием самого заболевания, так и побочным эффектом проводимого лечения, например, химиотерапии.
Наконец, хронические инфекции и воспалительные процессы также могут способствовать развитию гемосидероза. Воспаление может нарушать нормальный метаболизм железа, что приводит к его накоплению в тканях. Например, при хроническом остеомиелите или других инфекционных заболеваниях может наблюдаться повышенный уровень гемосидерина в костной ткани.
Таким образом, гемосидероз является сложным состоянием, которое может быть связано с множеством различных заболеваний. Понимание этих взаимосвязей имеет ключевое значение для своевременной диагностики и эффективного лечения, а также для предотвращения серьезных осложнений, связанных с избыточным накоплением железа в организме.