Гломерулярные болезни – группа патологий, имеющих схожие функциональные, структурные и клинические особенности и протекающие с преимущественным поражением клубочков почек. В основе их классификации лежит деление по ведущему синдрому – нефритическому, нефротическому или гематурическому. А как кодируется гломерулонефрит по МКБ 10?
Основы медицинской классификации
Главной целью Международной классификации болезней является систематизированная регистрация, анализ, интерпретация и сравнение данных по заболеваниям и проблемам, связанным со здоровьем среди жителей разных стран. Короткие буквенно-цифровые коды заменяют медикам со всего мира длинные и сложнопроизносимые названия различных патологий в документации. Это позволяет делать краткие и результативные отчёты по заболеваемости, распространенности и смертности от любой известной человечеству проблемы со здоровьем.
Согласно МКБ 10, все заболевания условно разделены на 21 класс по преимущественному поражению органов. Так, патологиям почек и мочевыводящих путей принадлежит класс XIV.
Гломерулонефрит: клинические и морфологические особенности
Гломерулонефрит – это не отдельное заболевание, а целая группа патологий, объединенных рядом общих черт, отражающих реакцию почек на инфекционно-воспалительное поражение. Главным патогенетическим моментом в развитии ГН является повреждение почечных клубочков. Оно приводит к следующим нарушениям:
- изолированный мочевой синдром – протеинурия, гематурия различной степени выраженности;
- олигоурия – уменьшение объема суточного диуреза;
- снижение скорости клубочковой фильтрации.
По мере прогрессирования заболевания происходит воспаление интерстиция и функциональные расстройства работы канальцев. В клинической картине это проявляется нарушениями транспорта ионов и снижением концентрационной способности почек. Терминальная стадия заболевания сопровождается почечной недостаточностью и уремией.
Как классифицируется заболевание по МКБ
Все гломерулярные заболевания в МКБ имеют буквенно-цифровые коды, начинающиеся с латинской буквы N:
- N00 – острый нефритический синдром (включая острый гломерулонефрит);
- N01 – быстропрогрессирующий нефритический синдром (нефрит, гломерулонефрит и другие формы гломерулярной болезни с соответствующим течением);
- N02 – устойчивая рецидивирующая гематурия;
- N03 – хронический нефритический синдром (включая ХГН);
- N04 – нефротический синдром (включая липоидный нефроз, врождённую форму патологии);
- N05 – нефритический синдром (гломерулонефрит) неуточненный;
- N06 – протеинурия (изолированная);
- N07 – наследственные формы нефропатии (болезнь Альпорта, амилоидная нефропатия, семейный амилоидоз).
К самым распространенным формам патологии относятся острый и хронический гломерулонефрит.
Острый гломерулонефрит кодируется как N00. В основе этого патологии лежит инфекционно-аллергический процесс: атака клубочков почки иммунными комплексами «антиген-антитело», образованными в результате бактериального (чаще стрептококкового) или вирусного заражения.
Хронический гломерулонефрит имеет код по МКБ 10 N03. Он характеризуется прогрессирующим диффузным поражением функционального аппарата почек с исходом в их склероз и недостаточность. Формируется как следствие острого при отсутствующем или неэффективном лечении.
При необходимости указанный выше код дополняется третьим порядком цифр, обозначающих клинические и морфологические особенности заболевания. Острый или хронический гломерулонефрит бывает с:
- незначительными изменениями(.0);
- очаговыми (сегментарными) изменениями – гиалинозом, склерозом (.1);
- диффузными мембранозными изменениями (.2);
- диффузными мезангиальными пролиферативными изменениями (.3);
- диффузными эндокапиллярными пролиферативными изменениями (.4);
- диффузными мезангиокапиллярными изменениями (.5).
- экстракапиллярными изменениями (.7).
Дополнительно выделяют особую форму диффузного мезангиокапиллярного гломерулонефрита — болезнь плотного осадка (.6). Клубочковое воспаление с другими изменениями кодируется цифрой .8, неуточненное — .9.
Дифференциальная диагностика этих заболеваний исключительно по клиническим признакам бывает затруднена. Поэтому использовать дополнительную кодировку можно только после биопсии почки с морфологическим исследованием полученного материала.
Знание основ классификации гломерулонефрита важно как с научной, так и с практической точки зрения. Понимание сути патологических процессов, происходящих в организме больного, поможет составить верный план диагностики и лечения.
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
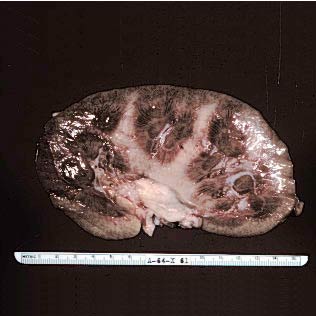
Острый гломерулонефрит.
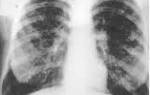
Патанатомический макропрепарат при остром гломерулонефрите
Описание
Диффузный гломерулонефрит — иммуноаллергическое заболевание с преимущественным поражением сосудов клубочков: протекает в виде острого или хронического процесса с повторными обострениями и ремиссиями. В более редких случаях наблюдается подострый гломерулонефрит, для которого характерно бурное прогрессирующее течение, быстро приводящее к почечной недостаточности. Диффузный гломерулонефрит — одно из наиболее частых заболеваний почек.
Острый гломерулонефрит — заболевание инфекционно-аллергической природы с преимущественным поражением капилляров обеих почек. Распространен повсеместно. Чаще болеют в возрасте 12-40 лет, несколько чаще мужчины. Возникает в странах с холодным и влажным климатом, сезонное заболевание.
Симптомы
Острый гломерулонефрит характеризуется тремя основными симптомами — отечным, гипертоническим и мочевым. В моче находят главным образом белок и эритроциты. Количество белка в моче обычно колеблется от 1 до 10 г/л, но нередко достигает 20 г/л и более. Однако высокое содержание балка в моче отмечается лишь в первые 7-10 дней, поэтому при позднем исследовании мочи протеинурия чаще оказывается невысокой (менее 1 г/л). Небольшая протеинурия в ряде случаев может быть с самого начала болезни, а в некоторые периоды она даже может отсутствовать. Небольшие количества белка в моче у больных, перенесших острый нефрит, наблюдаются долго и исчезают только через 3-6, а в ряде случаев даже 9-12 мес от начала заболевания.
Гематурия — обязательный и постоянный признак острого гпомерулонефрита. В 13-15% случаев бывает макрогематурия, в остальных случаях — микрогематурия, иногда количество эритроцитов может не превышать 10-15 в поле зрения. Цилиндрурия — не обязательный симптом острого гпомерулонефрита. В 75% случаев находят единичные гиалиновые и зернистые цилиндры, иногда встречаются эпителиальные цилиндры. Лейкоцитурия, как правило, бывает незначительной, однако иногда обнаруживают 20-30 лейкоцитов и более в поле зрения. При этом всегда все же отмечается количественное преобладание эритроцитов над лейкоцитами, что лучше выявляется при подсчете фирменных элементов осадка мочи с помощью методик Каковского — Аддиса, Де Альмейда — Нечипоренко.
Олигурия (400-700 мл мочи в сутки) — один из первых симптомов острого нефрита. В некоторых случаях в течение нескольких дней наблюдается анурия (острая почечная недостаточность). У многих больных в точение первых нескольких дней заболевания отмечается незначительная или умеренная азотемия. Часто при остром гломерулонефрите уменьшаются содержание гемоглобина и число эритроцитов в периферической крови. Это связано с гидремией (повышенным содержанием воды в крови), а также может быть обусловлено истинной анемией в результате влияния инфекции, приведшей к развитию гломерупонефрита (например, при септическом эндокардите.
Часто определяется повышенная СОЭ. Количество лейкоцитов в крови, как и температурная реакция, определяются начальной или сопутствующей инфекцией (чаще температура нормальная и нет лейкоцитоза).
Большое значение в клинической картине острого гломерулонефрита имеют отеки, которые служат ранним признаком заболевания у 80-90% больных; располагаются они преимущественно на лице и вместе с бледностью кожи создают характерное «лицо нефритика». Часто жидкость накапливается в полостях (плевральной, брюшной, полости перикарда). Прибавка массы тела за короткое время может достигать 15- 20 кг и более, но через 2-3 нед отеки обычно исчезают. Одним из кардинальных симптомов острого диффузного гпомерулонефрита является артериальная гипертензия, наблюдавшаяся у 70-90% больных. В большинстве случаев АД не достигает высоких уровней (180/120 мм ). У детей и подростков повышение АД бывает реже, чем у взрослых. Остро возникшая артериальная гипертензия может привести к развитию острой сердечной недостаточности, особенно левожелудочковой. Позднее возможно развитие гипертрофии левого желудочка сердца. При обследовании определяется расширение границ сердечной тупости, что может быть обусловлено накоплением транссудата в полости перикарда и гипертрофией миокарда. Нередко выслушиваются функциональный систолический шум на верхушке, акцент II тона на аорте, иногда ритм галопа: в легких — сухие и влажные хрипы. На ЭКГ могут наблюдаться изменения зубцов R и Т в стандартных отведениях, нередко глубокий зубец Q и несколько сниженный вольтаж комплекса ORS.
Артериальная гипертензия при остром гломерулонефрите может сопровождаться развитием эклампсии, но уремии при этом нет. Эклампсию правильнее считать. Острой энцефалопатией, так как она обусловлена артериальной гипертензией и отеками (гиперволемический отек мозга). Несмотря на тяжелую клиническую картину экламптических припадков, они редко кончаются смертью и проходят большей частью бесследно.
Различают две наиболее характерные формы острого гломерулонефрита. Циклическая форма начинается бурно. Появляются отеки, одышка, головная боль, боль в поясничной области, уменьшается количество мочи. В анализах мочи — высокие цифры протеинурии и гематурии. Повышается АД. Отеки держатся 2-3 нед. Затем в течении болезни наступает перелом: развивается полиурия и снижается АД. Период выздоровления может сопровождаться гипостенурией. Однако нередко при хорошем самочувствии больных и практически полном восстановлении работоспособности могут длительно, месяцами, наблюдаться небольшая протеинурия (0,03- 0,1 г/л) и остаточная гематурия. Латентная форма встречается нередко, и диагностика ее имеет большое значение, так как часто при этой форме заболевание становится хроническим. Эта форма гломерулонефрита характеризуется постепенным началом без каких-либо выраженных субъективных симптомов и проявляется лишь небольшой одышкой или отеками на ногах. В таких случаях гломерулонефрит удается диагностировать только при систематическом исследовании мочи. Длительность относительно активного периода при латентной форме заболевания может быть значительной (2-6 мес и более).
Острый гломерулонефрит может сопровождаться нефротическим синдромом. Всякий острый гломерулонефрит, не закончившийся бесследно в течение года, нужно считать перешедшим в хронический. Следует помнить, что в ряде случаев остро начавшийся диффузный гломерулонефрит может принять характер подострого злокачественного экстракапиллярного гломерулонефрита с бурно прогрессирующим течением.
Жажда. Колебания веса. Рвота. Сильная жажда. Судороги. Тошнота.
Читайте также: Пиленая рана код по мкб 10
Причины
Возникает заболевание чаще всего после ангин, тонзиллитов, инфекций верхних дыхательных путей, скарлатины и Важную роль в возникновении гпомерулонефрита играет стрептококк, особенно тип 12 бета-гемолитического стрептококка группы А. В странах с жарким климатом чаще других острому гломерулонефриту предшествуют стрептококковые кожные заболевания. Он может также развиваться после пневмоний (в том числе стафилококковых), дифтерии, ыпного и брюшного тифа, бруцеллеза, малярии и некоторых других инфекций. Возможно возникновение гломерулонефрита под влиянием вирусной инфекции, после введения вакцин и сывороток (сывороточный, вакцинный нефрит). К числу этнологических факторов относится и охлаждение организма во влажной среде («окопный» нефрит).
Охлаждение вызывает рефлекторные расстройства кровоснабжения почек и влияет на течение иммунологических реакций. В настоящее время общепринятым является представление об остром гпомерулонефрите как об иммунокомплексной патологии, появлению симптомов гломерулонефрита после перенесенной инфекции предшествует длительный латентный период, во время которого изменяется реактивность организма, образуются антитела к микробам или вирусам. Комплексы антиген — антитело, взаимодействуя с комплементом, откладываются на поверхности базальной мембраны капилляров преимущественно клубочков. Развивается генерализованный васкулит с поражением главным образом почек.
Лечение
Назначаются постельный режим и диета. Резкое ограничение поваренной соли в пище (не более 1,5- 2 г/сут) уже само по себе может приводить к усиленному выделению воды и ликвидации отечного и гипертонического синдромов. В первое время назначают сахарные дни (по 400 — 500 г сахара в сутки с 500-600 мл чая или фруктовых соков). В дальнейшем дают арбузы, тыкву, апельсины, картофель, которые обеспечивают почти полностью безнатриевое питание.
Длительное ограничение потребления белков при остром гломерулонефрите недостаточно обосновано, так как задержки азотистых шлаков, как правило, не наблюдается, а предполагаемое иногда повышение АД под влиянием белкового питания не доказано. Из белковых продуктов лучше употреблять творог, а также яичный белок. Жиры разрешаются в количестве 50-80 г/сут. Для обеспечения суточной калорийности добавляют углеводы. Жидкости можно потреблять до 600- 1000 мл/сут. Антибактериальная терапия показана при явной связи гломерунефрита с имеющейся инфекцией, например при затяжном септическом эндокардите, хроническом тонзиллите. При хроническом тонзиллите показана тонзилдэктомия через 2-3 мес после стихания острых явлений гломерулонефрита.
Целесообразно применение стероидных гормонов — преднизолона (преднизон), триамцинолон (дексаметазона). Лечение преднизолоном назначают не раньше чем через 3-4 нед от начала заболевания, когда общие симптомы (в частности, артериальная гипертензия) менее выражены. Особенно показаны кортикостероидные гормоны при нефротической форме или затянувшемся течении острого гломерулонефрита, а также при так называемом остаточном мочевом синдроме, в том числе и гематурии. Преднизолон применяют, начиная с дозы 10-20 мг/сут, быстро (в течение 7-10 дней) доводят суточную дозу до 60 мг. Эту дозу продолжают давать в течение 2-3 нед, затем ее постепенно уменьшают. Курс лечения длится 5-6 нед. Общее количество преднизолона на курс 1500-2000 мг. Если за это время не достигается достаточный лечебный эффект, можно продолжить лечение поддерживающими дозам и преднизолона (по 10-15 мг/сут) длительно под врачебным контролем. Кортикостероидная терапия влияет как на отечный, так и на мочевой синдром. Она может способствовать выздоровлению и предупреждению перехода острого гломерулонефрита в хронический. Умеренная артериальная гипертензия не является противопоказанием к применению кортикостероидных препаратов. При тенденции к повышению АД и нарастании отеков лечение кортикостероидными гормонами следует сочетать с гипотензивными и диуретическими средствами. Если в организме имеются очаги инфекции, то одновременно с кортикостероидными гормонами необходимо назначать антибиотики.
При наличии артериальной гипертензии и особенно при возникновении эклампсии показана комплексная гипотензивная терапия периферическими вазодилататорами (верапамил, гидралазин, нитропруссид натрия, диазоксид) или симпатолитиками (резерпин, клофелин) в сочетании с салуретиками (фуросемид, этакриновая кислота) и транквилизаторами (диазепам и ). Могут применяться ганглиоблокаторы и (3-адреноблокаторы. Для уменьшения отека мозга используют осмотические диуретики (40% раствор глюкозы, маннитол). При судорогах (на 1 этапе) дают эфирно-кислородный наркоз. При непрекращающихся судорогах проводят кровопускание.
Читайте также: Циркулярный инфаркт миокарда код мкб
Основные медуслуги по стандартам лечения |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Читайте также: Коды медосмотров по мкб