Что такое стентирование сосудов сердца
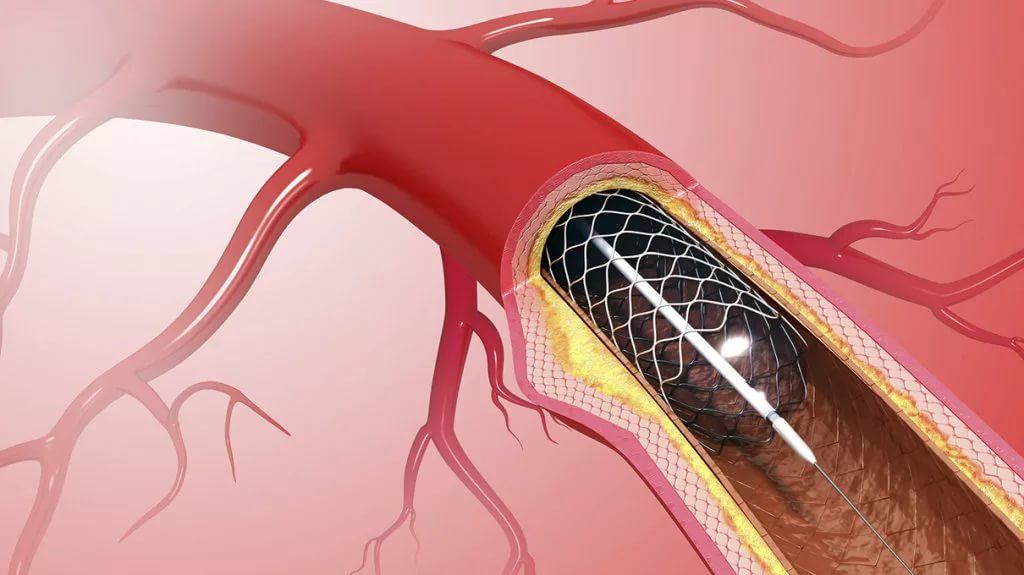
В кардиологии и кардиохирургии коронарное стентирование представляет собой распространенную процедуру, направленную на восстановление кровоснабжения миокарда при атеросклерозе и других патологиях. По своей сути, это процесс, связанный с рестенозом, то есть восстановлением кровотока в суженном участке сосуда с помощью тонкой трубки, состоящей из множества тончайших металлических нитей.
Полезно знать: Кроме стентирования сердца, также выполняется установка расширяющего стента (иногда его ошибочно называют стендом) в желчные протоки.
Метод впервые был предложен американским кардиологом и радиологом Чарльзом Доттером в середине 60-х годов XX века. До 1985 года происходила доработка различных аспектов процедуры, и только в 1993 году стентирование стало частью стандартных хирургических вмешательств в кардиохирургии.
Существует также операция, схожая по целям и результатам, которая иногда путается со стентированием, — это шунтирование. Несмотря на некоторые общие черты, шунтирование и стентирование представляют собой совершенно разные процедуры. Если разобраться в их различиях, путаницы не возникнет даже у тех, кто не является специалистом в медицине.
Основные отличия шунтирования от стентирования:
- Метод восстановления кровотока – при стентировании устраняется сужение просвета у «родных» сосудов, тогда как при шунтировании создается искусственное русло, обводя пораженный участок. Это искусственное соединение называется шунтом.
- Масштабы вмешательства – установка расширяющего стента в коронарный сосуд осуществляется через небольшой прокол на бедре, в то время как шунтирование требует операции на открытом сердце. В любом случае, степень инвазивности этих процедур существенно различается.
- Механизм проведения операции. Установка стента выполняется без погружения пациента в медикаментозный сон. Эта процедура безболезненна и не требует наркоза. В отличие от этого, шунтирование включает в себя травмирующую ангиопластику, иногда с повреждением окружающих тканей, что требует общей анестезии.
Транскатетерная баллонная коронарная ангиопластика (ТБКА) выполняется совместно со стентированием под контролем рентгеновского оборудования, что позволяет врачу отслеживать положение стента. Он проводит его по сосуду до места стеноза, затем «раскрывает» конструкцию и фиксирует ее к стенкам коронарной артерии.
Врачи отмечают, что стентирование сосудов сердца является эффективным методом лечения коронарной болезни. Этот минимально инвазивный подход позволяет восстановить кровоток в суженных артериях, что значительно снижает риск сердечных приступов. Специалисты подчеркивают, что процедура, как правило, безопасна и требует короткого времени на восстановление. Однако важно учитывать индивидуальные особенности пациента, такие как общее состояние здоровья и наличие сопутствующих заболеваний. Врачи также акцентируют внимание на необходимости последующего наблюдения и соблюдения рекомендаций по образу жизни, чтобы предотвратить повторное сужение сосудов. Таким образом, стентирование может стать важным шагом к улучшению качества жизни пациентов с сердечно-сосудистыми заболеваниями.
https://youtube.com/watch?v=Lf9tW2wghb8
Показания к стентированию
Основным показанием для стентирования коронарных артерий является острое или хроническое нарушение кровоснабжения миокарда. Это состояние может возникать по различным причинам, связанным с сосудистыми, системными и кардиологическими заболеваниями:
- в случае острого инфаркта, а также после него, когда наблюдаются симптомы ишемии миокарда;
- при остром приступе стенокардии, вызванном приемом медикаментов или другими внешними факторами;
- при повторяющейся стенокардии;
- при хронической ишемии сердечной мышцы, вызванной атеросклерозом, когда диаметр сосуда сужается на 50% и более.
Абсолютных противопоказаний для проведения данной процедуры не существует, однако к относительным можно отнести воспалительные и инфекционные заболевания системного характера, а также хронические болезни в стадии обострения.
| Аспект | Описание | Важность для пациента |
|---|---|---|
| Показания к стентированию | Стеноз (сужение) коронарных артерий, вызывающий стенокардию, инфаркт миокарда, нестабильную стенокардию. | Позволяет понять, в каких случаях процедура необходима и может спасти жизнь. |
| Виды стентов | Металлические (BMS), с лекарственным покрытием (DES), биорастворимые (BVS). | Влияет на выбор оптимального стента в зависимости от индивидуальных особенностей пациента и риска рестеноза. |
| Подготовка к процедуре | Отмена некоторых препаратов, анализы крови, ЭКГ, консультация кардиолога. | Обеспечивает безопасность и эффективность процедуры, минимизирует риски осложнений. |
| Ход процедуры | Введение катетера через артерию (обычно бедренную или лучевую), расширение сужения баллоном, установка стента. | Помогает пациенту понять, что будет происходить во время операции, снижает тревожность. |
| Послеоперационный период | Прием антитромбоцитарных препаратов, реабилитация, изменение образа жизни, регулярные обследования. | Критически важен для предотвращения повторного сужения артерии и поддержания здоровья сердца. |
| Возможные осложнения | Кровотечение, тромбоз стента, рестеноз, аллергические реакции, повреждение сосудов. | Информирует о потенциальных рисках, позволяет своевременно обратиться за медицинской помощью. |
| Прогноз после стентирования | Улучшение качества жизни, снижение риска инфаркта миокарда, увеличение продолжительности жизни при соблюдении рекомендаций. | Дает надежду на улучшение состояния и мотивирует к соблюдению предписаний врача. |
Стоит ли делать стентирование сколько живут без него
Ценность и преимущества процедуры стентирования коронарных сосудов трудно переоценить. Каждый год она спасает жизни миллионов людей, и для многих это единственный способ продлить или сохранить жизнь.
На вопрос о необходимости согласия на установку стентов в коронарные артерии кардиологи отвечают однозначно – да, особенно если другие методы неэффективны. Эта операция имеет ряд значительных преимуществ:
- не требует серьезного повреждения грудной клетки, так как стент вводится через небольшой прокол в бедре;
- пациент остается в сознании на протяжении всей процедуры, что исключает риски, связанные с наркозом;
- операция занимает около 30 минут, и во время нее больной не испытывает дискомфорта;
- выписка пациента происходит через 3-5 дней после вмешательства;
- эффективность стентирования при тяжелых поражениях сосудов сердца превышает 80%, а пятилетняя выживаемость после процедуры составляет почти 90%.
Что касается выживаемости тех, кто отказался от восстановления проходимости артерий таким способом, то в течение 5 лет она не превышает 23-25%. Это наглядно подтверждает слова кардиологов о том, что после стентирования у пациентов значительно больше шансов на долгую и качественную жизнь. Кроме того, упущенные возможности можно исправить только с помощью полноценного хирургического вмешательства, которое само по себе представляет опасность для пациентов с ослабленным сердцем.
https://youtube.com/watch?v=VXrFXqksNEI
Методы диагностики перед стентированием миокарда
Перед проведением стентирования пациентам необходимо пройти несколько подготовительных процедур, которые помогут облегчить саму операцию:
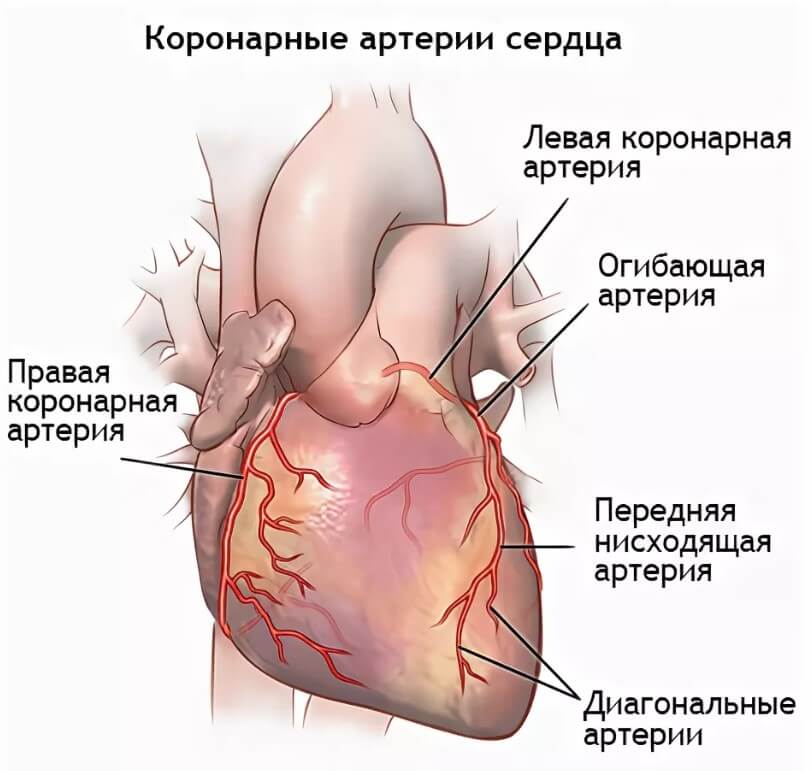
- коронографию в различных проекциях для точного определения места и типа стеноза;
- электрокардиограмму и суточное мониторирование для оценки работы сердца;
- ультразвуковое исследование сердца и сосудов, по которым будет проходить катетер и устанавливаемая в коронарную артерию расширяющая конструкция.
Кроме того, проводятся дополнительные исследования, направленные на выявление скрытых заболеваний, которые могут усложнить процесс или негативно сказаться на прогнозе выздоровления. К ним относятся:
• рентгенография легких и грудной клетки;
• общие и биохимические анализы крови, коагулограмма, липидограмма;
• анализы крови на наличие скрытых инфекций – ВИЧ, гепатит, сифилис;
• анализы мочи и измерение скорости фильтрации почек.
Если стентирование коронарных сосудов необходимо в результате острого инфаркта миокарда, то подготовка ограничивается электрокардиограммой, коронарографией и общими анализами крови.
Стоимость процедуры
Цена на операцию по установке стентов варьируется в зависимости от множества факторов.
Ключевые аспекты:
- репутация и уровень медицинского учреждения, где будет проводиться процедура;
- предварительная диагностика (в ряде кардиологических центров этот этап уже включен в общую стоимость операции);
- медикаменты, которые используются во время вмешательства и в первые дни реабилитации, когда пациент находится под наблюдением врачей;
- вид и количество стентов, которые будут применены в ходе операции.
В среднем, стоимость стентирования в российских клиниках составляет около 70-80 тысяч рублей. Если состояние пациента позволяет немного подождать, он может воспользоваться квотой и пройти операцию бесплатно.
https://youtube.com/watch?v=92vn84_kgVw
Разновидности стентов
Коронарные стенты представляют собой компактные устройства, напоминающие пружины или трубочки, изготовленные из тончайшей проволоки. Существует множество их разновидностей — более 400:
- по материалу, из которого сделан каркас стента — кобальт, хром, тантал, платина, нитиол, биоматериалы или полимеры;
- по конструкции — спиральные, проволочные, трубчатые, кольцевые или сетчатые;
- по методу расширения каркаса в сосуде — баллонные или саморасширяющиеся;
- по форме каркаса — цилиндрические, конусные, ультранизкопрофильные, бифуркационные;
- по форме ячеек — открытые и закрытые, с перемычками и без, с различной толщиной балок.
Существует также отдельная классификация стентов по типам покрытий. В этом контексте они могут быть:
- пассивными, которые не взаимодействуют со стенками сосудов и имеют карбоновое или титановое покрытие, не прорастающее в эндотелий артерий;
- механическими, состоящими из микросеток или обладающими графтовой структурой;
- лекарственными, с покрытием, содержащим препараты, которые медленно высвобождаются;
- гибридными, объединяющими характеристики как пассивных, так и лекарственных стентов.
Научные исследования продолжают развивать более совершенные модели стентов. Например, в США недавно были внедрены биодеградируемые конструкции, которые постепенно растворяются в сосуде в течение двух лет. Этот тип расширителей особенно подходит для молодых пациентов, у которых отсутствуют признаки кальцификации отложений.
Как происходит установка
Операция по установке стентов на медицинском языке называется транслюминальной чрескожной баллонной ангиопластикой. Как видно из названия, процедура включает введение микропротеза через небольшой прокол, который может быть сделан в области бедра или предплечья. Прокол в бедре предпочтителен, так как сосуды в этой области более широкие, что облегчает прохождение катетера со стентом и микроинструментов для его установки.
Этапы выполнения операции:
- Врач начинает с обезболивания кожи в области введения катетера. Затем он делает небольшой разрез и расширяет мягкие ткани над бедренной артерией. После этого прокалывает артерию и устанавливает интродюсер — специальное устройство, через которое будут вводиться необходимые инструменты.
- Достигнув коронарных артерий, врач вводит катетер в венечные артерии ниже места стеноза и подводит к нему инструменты и стент.
- Через проводник — тонкую проволоку — стент подводится к месту сужения. Баллон внутри стента наполняется газом, пока конструкция не прижмется к стенкам артерии. Затем газ из баллона выпускается, и баллон извлекается из артерии. В случае использования безбалонного стента, саморасправляющаяся конструкция подводится к сужению, фиксирующие элементы снимаются, и ожидается, пока стент расправится.
- Проводится контрольная коронография для проверки надежности установки конструкции.
- Инструменты и интродюсер извлекаются из артерии в области бедра или предплечья, после чего накладываются швы и закрывается рана стерильной повязкой.
После завершения процедуры пациента переводят в палату, где он должен оставаться в строгом постельном режиме не менее суток. Затем повязка в месте прокола снимается, и пациент остается в отделении еще на 2-3 дня, в течение которых он может осторожно передвигаться.
Жизнь после стентирования и отзывы о процедуре
Обычная жизнь после стентирования у большинства пациентов возобновляется сразу после выписки из больницы. По отзывам людей, переживших эту процедуру, можно отметить, что она переносится довольно легко: серьезных недомоганий не возникает, общее состояние остается стабильным и комфортным. Тем не менее, кардиологи рекомендуют после возвращения домой начать реабилитацию в санаторно-курортном учреждении. Это поможет улучшить функциональные возможности организма и снизить риск возможных осложнений.
Основные рекомендации
В первые недели после выписки из медицинского учреждения пациентам следует придерживаться следующих рекомендаций:
- заниматься умеренной физической активностью, избегая чрезмерных нагрузок;
- обеспечивать себе полноценный сон продолжительностью не менее 8-9 часов в сутки;
- воздерживаться от поднятия тяжестей свыше 5 кг в течение 3-6 месяцев;
- соблюдать половой покой на протяжении полугода после операции;
- избегать пребывания в помещениях с экстремальными температурами, как слишком жаркими, так и слишком холодными;
- своевременно обращаться за лечением при обострении хронических и инфекционных заболеваний.
Для мониторинга состояния здоровья в первый месяц рекомендуется регулярно сдавать коагулограмму, анализы крови на воспалительные маркеры и проходить ЭКГ.
Срок реабилитационного периода
Длительность реабилитационного периода варьируется в зависимости от личных характеристик пациента: его возраста, наличия сопутствующих заболеваний, количества установленных стентов и других факторов. В среднем, для полного восстановления и нормализации состояния требуется примерно шесть месяцев. У некоторых пациентов процесс реабилитации может затянуться до одного года.
Диета и рацион после стентирования
Пациентам рекомендуется придерживаться низкохолестеринового питания. Важно, чтобы основной рацион включал:
- разнообразные свежие овощи, зелень и фрукты;
- крупы (за исключением манной);
- нежирные сорта мяса и рыбы;
- молочные и кисломолочные продукты с низким содержанием жира.
В меню следует акцентировать внимание на овощных супах, пюре, кашах, запеченном или приготовленном на пару мясе, а также на салатах, заправленных оливковым маслом или нежирной сметаной, и запеканках. В качестве напитков подойдут натуральные соки и травяные чаи. К употреблению не рекомендуется жирная свинина, сало, копчености и маринады, колбасы, грибы, алкоголь и кофе.
Качество и длительность
Качество жизни в течение первого месяца после операции должно оставаться на высоком уровне. Специалисты рекомендуют полностью избегать стрессовых ситуаций, эмоциональных перегрузок и физической активности. При соблюдении этих рекомендаций риск летального исхода в первый месяц составляет всего 1,5%, и со временем он уменьшается еще больше. Пятилетняя выживаемость после подобного вмешательства превышает 90%, что является весьма положительным результатом.
Физические нагрузки
В течение первого месяца физические нагрузки строго запрещены. Разрешены лишь спокойные прогулки, легкая гимнастика и утренняя разминка, исключающие резкие и напряженные движения. К числу запрещенных упражнений относятся:
- приседания и наклоны;
- бег, в том числе на месте;
- прыжки;
- катание на велосипеде;
- поднятие тяжестей.
По истечении месяца можно начинать выполнять индивидуально подобранный комплекс лечебной физкультуры. Врачи рекомендуют обратиться за консультацией к инструктору в вашей поликлинике. Первоначально занятия должны проходить под контролем специалистов, а после освоения основных движений можно будет выполнять комплекс самостоятельно дома. Через 1-2 месяца можно будет начать кататься на велосипеде и посещать бассейн.
Отдых и путешествия
Путешествовать пациентам рекомендуется не ранее завершения реабилитационного периода. Это обусловлено необходимостью регулярных осмотров и сдачи анализов в первые месяцы после лечения. Отдых на свежем воздухе в пределах родного региона, включая выезды на природу, прогулки в парке или лесу, а также времяпрепровождение на берегу реки (в тени!) будет весьма полезен. После завершения реабилитации разрешается путешествовать на самолетах и поездах, включая скоростные.
Что касается активного отдыха, таких как посещение боулинга, бань и саун, кардиологи рекомендуют воздерживаться от этих мероприятий как минимум на 6-12 месяцев.
Сколько живут после операции
Прогнозы выживаемости зависят от множества факторов. Например, у пациентов с хроническими заболеваниями и генерализованным атеросклерозом вероятность выживания в течение пяти лет после операции составляет примерно 50%. У людей, не имеющих подобных проблем со здоровьем, этот показатель немного выше – около 86%.
Кроме того, на продолжительность жизни пациентов существенно влияет соблюдение врачебных рекомендаций и наличие вредных привычек. У курильщиков и тех, кто употребляет алкоголь, риск преждевременной смерти значительно возрастает.
Алкоголь
Хотя алкоголь не оказывает непосредственного воздействия на стент, его употребление в течение полугода после операции строго запрещено. Дело в том, что алкоголь может вызывать приступы гипертонии и существенно ухудшать работу сердца и сосудов. Кроме того, спиртные напитки несовместимы с большинством медикаментов, которые назначаются для улучшения кровообращения и нормализации сердечной функции.
Осложнения
Благодаря применению современных стентов и передовых медицинских технологий, риск возникновения осложнений после операции существенно снижен. Однако среди наиболее частых негативных последствий вмешательства остаются:
- окклюзия сосуда из-за тромбообразования;
- спазм артерии;
- разрыв внутреннего или среднего слоя артериальной стенки;
- перфорация артерии.
Инфаркт миокарда после установки стента наблюдается в 1,1% случаев. Ещё реже возникают острые нарушения кровоснабжения, такие как транзиторные ишемические атаки, которые могут затрагивать сердце, головной мозг или нижние конечности. При своевременном выявлении этих осложнений их можно устранить без серьезных последствий для здоровья.
Таблетки после операции и другие лекарства
После установки расширяющего устройства в артерии крайне важно предотвратить ее закупорку тромбом. Для этого назначается курс антитромбозной терапии, который включает в себя прием следующих медикаментов:
- ацетилсалициловая кислота в дозировке 100 мг ежедневно на протяжении года;
- клопидогрел в дозе до 600 мг ежедневно в течение полугода;
- варфарин в индивидуально подобранной дозе на протяжении 60 дней после операции.
Кроме того, назначаются препараты для лечения сопутствующих заболеваний и профилактики атеросклероза: статины, фибраты и витаминно-минеральные комплексы.
Дают ли инвалидность
Инвалидность после процедуры стентирования может быть признана только в случае, если пациент потерял возможность трудиться или ухаживать за собой. Временные ограничения по состоянию здоровья могут быть необходимы для людей, занимающих определенные профессии, которые требуют значительных физических или эмоциональных усилий:
- водители общественного транспорта и грузовых автомобилей;
- операторы сложных машин;
- работники на высоте, такие как монтажники;
- сотрудники горячих цехов;
- пилоты;
- лица, работающие в ночные смены.
Таким пациентам выдается временный листок о ограничении работоспособности, который позволяет им перейти на более легкую работу.
Можно ли делать МРТ
Запрет на выполнение МРТ после установки стента больше не является актуальным, поскольку современные конструкции изготавливаются из немагнитных металлов, полимеров и биоразлагаемых материалов. Это означает, что магнитное поле во время процедуры не способно вызвать смещение стента или его перегрев.
Дополнительную информацию о стентировании, его характеристиках, а также преимуществах и недостатках можно найти в видео:
Профилактика заболеваний сердца
Профилактика заболеваний сердца является важным аспектом поддержания здоровья и предотвращения сердечно-сосудистых заболеваний, которые остаются одной из ведущих причин смертности во всем мире. Основные факторы риска, способствующие развитию сердечно-сосудистых заболеваний, включают высокое кровяное давление, высокий уровень холестерина, курение, диабет, избыточный вес и малоподвижный образ жизни. Эффективная профилактика требует комплексного подхода, включающего изменения в образе жизни, регулярные медицинские осмотры и, при необходимости, медикаментозное лечение.
Одним из ключевых аспектов профилактики является правильное питание. Рацион, богатый фруктами, овощами, цельнозерновыми продуктами, нежирными белками и полезными жирами, может значительно снизить риск сердечно-сосудистых заболеваний. Ограничение потребления насыщенных жиров, трансжиров, соли и сахара также играет важную роль в поддержании здоровья сердца.
Физическая активность является еще одним важным компонентом профилактики. Регулярные аэробные упражнения, такие как ходьба, бег, плавание или велосипед, помогают поддерживать нормальный вес, улучшают кровообращение и снижают уровень стресса. Рекомендуется стремиться к минимуму 150 минут умеренной физической активности в неделю.
Отказ от курения и ограничение потребления алкоголя также являются важными мерами профилактики. Курение значительно увеличивает риск развития сердечно-сосудистых заболеваний, а чрезмерное употребление алкоголя может привести к повышению кровяного давления и другим проблемам с сердцем.
Регулярные медицинские осмотры и контроль за состоянием здоровья позволяют выявлять и корректировать факторы риска на ранних стадиях. Измерение уровня холестерина, контроль артериального давления и уровень сахара в крови являются важными показателями, которые необходимо отслеживать. В случае выявления отклонений, врач может рекомендовать изменения в образе жизни или назначить медикаментозное лечение.
Психологическое здоровье также играет важную роль в профилактике сердечно-сосудистых заболеваний. Стресс, депрессия и тревога могут негативно сказываться на состоянии сердца. Практики релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее самочувствие.
Таким образом, профилактика заболеваний сердца требует комплексного подхода, включающего здоровый образ жизни, регулярные медицинские осмотры и управление факторами риска. Забота о своем сердце — это инвестиция в здоровье и качество жизни на долгие годы вперед.
Альтернативные методы лечения
Сердечно-сосудистые заболевания становятся все более популярными среди пациентов, стремящихся избежать инвазивных процедур, таких как стентирование. Эти методы могут варьироваться от изменения образа жизни до использования различных терапий и медикаментов.
Одним из наиболее распространенных альтернативных подходов является изменение диеты. Исследования показывают, что сбалансированное питание, богатое фруктами, овощами, цельными злаками и нежирными белками, может значительно снизить риск сердечно-сосудистых заболеваний. Употребление продуктов, содержащих омега-3 жирные кислоты, таких как рыба, а также ограничение потребления насыщенных жиров и трансжиров, может помочь в улучшении состояния сосудов.
Физическая активность также играет ключевую роль в профилактике и лечении сердечно-сосудистых заболеваний. Регулярные аэробные упражнения, такие как ходьба, бег, плавание или велосипед, способствуют улучшению кровообращения, снижению уровня холестерина и артериального давления. Врачи рекомендуют как минимум 150 минут умеренной физической активности в неделю для поддержания здоровья сердца.
Кроме того, существуют различные альтернативные терапии, такие как акупунктура, йога и медитация, которые могут помочь в снижении стресса и улучшении общего состояния здоровья. Эти методы способствуют расслаблению, что, в свою очередь, может положительно сказаться на сердечно-сосудистой системе.
Фармакологические альтернативы также могут быть рассмотрены. Некоторые пациенты могут получать пользу от применения статинов, антиагрегантов или других препаратов, которые помогают контролировать уровень холестерина и предотвращают образование тромбов. Однако назначение медикаментов должно проводиться только квалифицированным врачом, который учтет индивидуальные особенности пациента.
Важно отметить, что альтернативные методы лечения не всегда могут заменить традиционные подходы, такие как стентирование, особенно в случаях, когда существует угроза жизни или серьезные осложнения. Поэтому перед началом любого альтернативного лечения пациентам следует проконсультироваться с врачом, чтобы определить наиболее подходящий и безопасный план действий.
В заключение, альтернативные методы лечения могут стать эффективным дополнением к традиционным методам, однако их применение должно быть обоснованным и контролируемым. Комплексный подход к лечению сердечно-сосудистых заболеваний, включающий как изменения в образе жизни, так и медицинские вмешательства, может значительно улучшить качество жизни пациентов и снизить риск серьезных осложнений.
Исследования и новшества в области стентирования
Введение в исследования стентирования
Стентирование сосудов сердца является одной из наиболее распространенных и эффективных процедур для лечения коронарной болезни сердца. С каждым годом в этой области проводятся новые исследования, направленные на улучшение методов стентирования, повышение его безопасности и эффективности, а также на снижение риска осложнений. В последние годы внимание ученых и врачей сосредоточено на разработке новых материалов для стентов, улучшении технологий их установки и оптимизации постоперационного наблюдения за пациентами.
Новые материалы и технологии стентов
Одним из ключевых направлений исследований является создание стентов из новых биосовместимых материалов. Современные стенты часто изготавливаются из сплавов, которые обладают высокой прочностью и устойчивостью к коррозии. Однако, ученые работают над разработкой стентов, которые могут рассасываться в организме, что снижает риск тромбообразования и повторного сужения сосуда. Такие стенты, известные как биоразлагаемые, уже прошли клинические испытания и показывают многообещающие результаты.
Оптимизация технологии установки стентов
Исследования также сосредоточены на улучшении методов установки стентов. Использование новых технологий визуализации, таких как 3D-ангиография и оптическая когерентная томография, позволяет врачам более точно оценивать состояние сосудов и выбирать оптимальный размер и тип стента. Это, в свою очередь, способствует снижению риска осложнений и повышению успешности процедуры.
Постоперационное наблюдение и профилактика осложнений
После стентирования важным аспектом является постоперационное наблюдение за пациентами. Исследования показывают, что регулярное мониторирование состояния сердца и сосудов, а также соблюдение рекомендаций по образу жизни и медикаментозной терапии могут значительно снизить риск повторных сердечно-сосудистых заболеваний. В последние годы акцент делается на индивидуализированном подходе к лечению, что позволяет учитывать особенности каждого пациента и адаптировать терапию в зависимости от его состояния.
Будущее стентирования
С учетом всех новых разработок и исследований, будущее стентирования сосудов сердца выглядит многообещающим. Ожидается, что новые технологии и материалы сделают процедуру еще более безопасной и эффективной, что позволит улучшить качество жизни миллионов пациентов с сердечно-сосудистыми заболеваниями. Важно продолжать исследования в этой области, чтобы обеспечить доступ к современным методам лечения и минимизировать риски для пациентов.