Характерные симптомы
Симптомы данного состояния зависят от размера рубцовой ткани, степени нарушения проводимости сердца и способности оставшейся части миокарда компенсировать функции.
Если поврежденный участок миокарда небольшой, у пациента могут отсутствовать какие-либо признаки заболевания, однако такие случаи встречаются крайне редко. При значительном повреждении мышечных волокон образовавшийся соединительно-тканный рубец не может передавать электрические импульсы на другие участки сердца. Это приводит к сердечной недостаточности и нарушениям ритма.
Среди симптомов, свидетельствующих о постинфарктном кардиосклерозе, можно выделить:
- боль в области груди;
- одышку;
- повышенную утомляемость;
- ухудшение состояния при физической активности;
- перебои в сердечном ритме;
- отеки конечностей;
- затрудненное дыхание во время сна;
- снижение аппетита.
Постинфарктный кардиосклероз возникает в результате замещения сердечной мышечной ткани рубцовой после перенесенного инфаркта миокарда. Врачи объясняют, что при недостатке кислорода и питательных веществ сердечные клетки погибают, и на их месте формируется соединительная ткань, что приводит к ухудшению функции сердца. Основные факторы, способствующие развитию кардиосклероза, включают высокое артериальное давление, диабет, а также курение и неправильное питание.
Что касается лечения, то полностью вылечить кардиосклероз невозможно, однако современные методы терапии могут значительно улучшить качество жизни пациентов. Врачи рекомендуют комплексный подход, включающий медикаментозное лечение, физическую реабилитацию и изменение образа жизни. Регулярное наблюдение у кардиолога и соблюдение рекомендаций специалистов помогают контролировать состояние и предотвращать дальнейшие осложнения.
https://youtube.com/watch?v=BPVpSbwr9LM
Классификация
В кардиологии принято делить патологии на основе размеров рубца:
-
Крупноочаговый постинфарктный кардиосклероз. Этот тип возникает вследствие обширного инфаркта миокарда. Значительный размер рубца значительно затрудняет работу сердца. Обычно рубец располагается на передней стенке левого желудочка, реже – на задней стенке, и крайне редко – на перегородке между желудочками (после септального инфаркта). Для компенсации снижения сократительной способности миокарда происходит утолщение сердечной мышцы. Однако такая компенсация в дальнейшем может привести к расширению сердечных камер из-за истощения мышечных клеток и вызвать сердечную недостаточность.
-
Мелкоочаговый рассеянный кардиосклероз. Этот вид характеризуется множеством мелких вкраплений соединительной ткани в сердечной мышце. Он развивается в результате нескольких перенесенных микроинфарктов.
Существуют и другие формы кардиосклероза, которые различаются по патогенезу:
-
Атеросклеротический. Этот тип патологии не является следствием инфаркта, а возникает из-за атеросклероза коронарных артерий. В результате сердечная мышца постоянно испытывает нехватку кислорода. Со временем сердечные клетки повреждаются и заменяются соединительной тканью. Симптомы атеросклеротического кардиосклероза схожи с проявлениями постинфарктного, но развиваются постепенно.
-
Постмиокардитический кардиосклероз – это заболевание, которое возникает после перенесенного миокардита (воспаления сердечной мышцы). Миокардит может быть вызван инфекциями, а также отравлением наркотическими и токсическими веществами.
| Аспект | Описание | Возможности лечения/профилактики |
|---|---|---|
| Что такое постинфарктный кардиосклероз? | Замещение погибших после инфаркта миокарда мышечных клеток сердца соединительной тканью (рубцом). Это приводит к уплотнению и снижению эластичности сердечной мышцы. | Необратимый процесс, но можно замедлить прогрессирование и уменьшить симптомы. |
| Основные причины возникновения | 1. Инфаркт миокарда: Главная и единственная причина. Чем обширнее и глубже инфаркт, тем больше рубцовой ткани образуется. 2. Недостаточное кровоснабжение: Длительная ишемия (недостаток кислорода) во время инфаркта приводит к гибели кардиомиоцитов. 3. Воспалительная реакция: После инфаркта развивается воспаление, которое способствует формированию рубца. |
Профилактика инфаркта: Контроль факторов риска (гипертония, диабет, высокий холестерин, курение, ожирение), здоровый образ жизни. Своевременное лечение инфаркта: Реваскуляризация (стентирование, шунтирование) для восстановления кровотока и минимизации зоны некроза. |
| Последствия для сердца | 1. Снижение сократительной способности: Рубец не сокращается, что уменьшает насосную функцию сердца. 2. Нарушения ритма: Рубцовая ткань может быть источником аритмий. 3. Сердечная недостаточность: Неспособность сердца эффективно перекачивать кровь. 4. Аневризма сердца: Истоньшение и выпячивание стенки сердца в области рубца. |
Медикаментозная терапия: Бета-блокаторы, ингибиторы АПФ, диуретики, статины для контроля симптомов и замедления прогрессирования. Имплантация кардиовертера-дефибриллятора (ИКД): При высоком риске жизнеугрожающих аритмий. Ресинхронизирующая терапия (CRT): При определенных видах сердечной недостаточности. Хирургическое лечение: Редко, при аневризме или для устранения аритмий. |
| Можно ли вылечить? | Нет, полностью вылечить постинфарктный кардиосклероз невозможно. Рубцовая ткань не может превратиться обратно в здоровую мышечную ткань. | Управление состоянием: Цель лечения – замедлить прогрессирование, улучшить качество жизни, предотвратить осложнения и продлить жизнь. Реабилитация: Физические упражнения под контролем, изменение образа жизни. Перспективные методы: Исследования в области регенеративной медицины (стволовые клетки) показывают потенциал, но пока не являются стандартным лечением. |
Признаки на ЭКГ и другие способы диагностики
Если пациент перенес инфаркт, и заболевание было своевременно выявлено, то диагностика постинфарктного кардиосклероза обычно не вызывает затруднений.
Однако бывают ситуации, когда человек не осознает, что у него был микроинфаркт, или даже несколько, и при этом жалуется на симптомы, которые могут указывать на постинфарктный кардиосклероз (неизвестной давности). В таких случаях врач назначает комплексное дифференциальное обследование.
Диагностические процедуры включают:
-
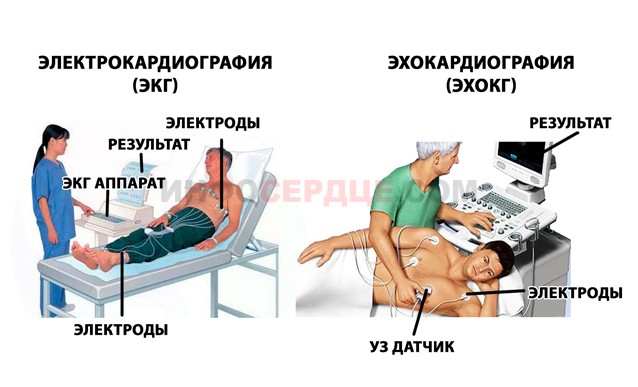
ЭКГ. Этот метод является наиболее простым для выявления постинфарктного кардиосклероза. Электрокардиограмма позволяет определить наличие и локализацию рубцовых изменений, размер пораженной области, а также изменения ритма и проводимости сердца, признаки аневризмы. Главным признаком на ЭКГ, указывающим на перенесенный инфаркт, является глубокий зубец Q. Его расположение помогает определить место локализации рубца. Если зубец Q находится в отведениях II, III, aVF, это свидетельствует о рубце на нижней стенке левого желудочка (ЛЖ). Положение в отведениях V2-V3 указывает на локализацию в межжелудочковой перегородке, в V4 – в верхней части ЛЖ, а в отведениях V5-V6 – на боковой стенке ЛЖ. При кардиосклерозе зубец Т может быть положительным или сглаженным, а сегмент ST возвращается к изолинии. В некоторых случаях зубец Q может исчезнуть из-за гипертрофии миокарда, что затрудняет выявление кардиосклероза на ЭКГ, и тогда необходимо проводить дополнительные методы диагностики.
-
Эхокардиография. При наличии патологий ЭхоКГ покажет утолщение стенки ЛЖ (норма – не более 11 мм) и снижение фракции выброса крови из ЛЖ (нормальные значения – от 50 до 70%). Этот метод также позволяет выявить участки с пониженной сократимостью и аневризмы левого желудочка.
-
Рентгенография грудной клетки.
-
Сцинтиграфия сердечной мышцы. В рамках этого метода в организм пациента вводят радиоактивные изотопы, которые накапливаются только в здоровых мышечных клетках. Это позволяет обнаружить небольшие пораженные участки миокарда.
-
Компьютерная или магнитно-резонансная томография – назначается в случае необходимости, если другие методы исследования не предоставили достаточной информации для постановки диагноза.
https://youtube.com/watch?v=hFxmG9KZkQg
Может ли он стать причиной смерти?
В результате замещения мышечных волокон соединительной тканью, неспособной проводить электрические импульсы, ухудшается функционирование сердца в целом. Это приводит к множеству негативных последствий, которые могут проявиться как в краткосрочной, так и в долгосрочной перспективе.
К осложнениям можно отнести:
- Пароксизмальная тахикардия – приступы учащенного сердцебиения, сопровождающиеся головокружением и тошнотой.
- Фибрилляция желудочков – несогласованное сокращение желудочков, при котором частота сокращений может превышать 400 ударов в минуту. Это состояние в 60% случаев приводит к летальному исходу.
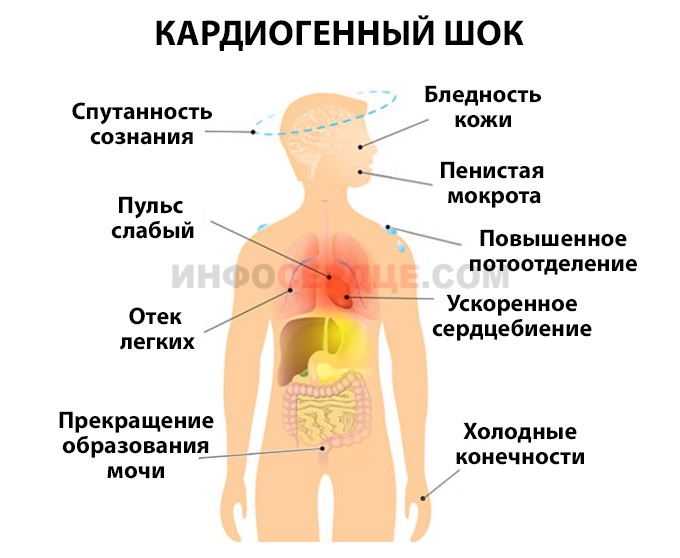
- Кардиогенный шок – резкое снижение способности левого желудочка к сокращению без компенсации, что приводит к недостаточному кровоснабжению внутренних органов. Симптомы кардиогенного шока включают снижение артериального давления, бледность и влажность кожи, отек легких. В 85-90% случаев это состояние заканчивается смертью пациента.
- Разрыв миокарда в области рубца.
- Острая сердечная недостаточность – связана с нарушением функции сокращения левого желудочка.
- Нестабильная стенокардия – примерно в одной трети случаев приводит к летальному исходу в течение первых нескольких месяцев после инфаркта.
- Образование тромбов в большом круге кровообращения.
Прогноз продолжительности жизни пациентов с постинфарктным кардиосклерозом зависит от площади поражения миокарда, степени его дегенеративных изменений и состояния коронарных сосудов. Если после инфаркта развивается обширный кардиосклероз, а фракция выброса левого желудочка составляет менее 25%, то такие пациенты, как правило, не доживают до трех лет.
На выживаемость также влияют возраст пациента, наличие сопутствующих заболеваний, общее состояние здоровья и образ жизни до болезни. Если пациент старше 50 лет и страдает от дополнительных заболеваний (например, артериальной гипертензии или сахарного диабета), то после перенесенного обширного инфаркта его продолжительность жизни обычно не превышает одного года.
Методы лечения
Полностью избавиться от постинфарктного кардиосклероза, к сожалению, невозможно.
Основная цель лечения заключается в том, чтобы остановить дальнейшее ухудшение состояния пациента и, по возможности, продлить его жизнь.
Терапия помогает:
- замедлить прогрессирование области рубцевания;
- нормализовать сердечный ритм;
- улучшить кровоснабжение;
- сохранить здоровье оставшихся клеток миокарда и предотвратить их некроз;
- избежать развития осложнений, которые могут привести к летальному исходу.
Лечение делится на медикаментозное и хирургическое.
https://youtube.com/watch?v=rrZGqd9H090
Медикаментозное
Лекарственные средства назначаются кардиологом с учетом индивидуальных особенностей течения болезни и наличия сопутствующих заболеваний у пациента. Лечение носит комплексный характер и включает в себя применение препаратов различных групп для достижения оптимального результата.
Пациенту могут быть рекомендованы:
- Ингибиторы АПФ – для снижения артериального давления и улучшения кровообращения (Капотен, Эналаприл, Лизиноприл).
- Нитраты – для облегчения болей в сердце и устранения приступов стенокардии (Нитроглицерин, Нитросорбид).
- Гликозиды – для повышения сократительной способности миокарда и снижения частоты сердечных сокращений (Дигоксин).
- Бета-адреноблокаторы – для понижения артериального давления и устранения тахикардии (Метопролол, Анаприлин, Бисопролол).
- Антиагреганты – для разжижения крови и предотвращения тромбообразования (Ацетилсалициловая кислота, Кардиомагнил).
- Диуретики – для удаления избыточной жидкости из организма и профилактики отеков (Фуросемид, Верошпирон, Клопамид).
- Препараты, способствующие улучшению метаболизма миокарда (Рибоксин, Панангин, Милдронат, витамины группы В).
Продолжительность лечения определяется лечащим врачом, однако пациенту следует быть готовым к тому, что прием медикаментов может стать частью его жизни на длительный срок.
Хирургическое
В некоторых ситуациях пациенту требуется хирургическое вмешательство. Показаниями для проведения операции могут быть: аневризма, тяжелые формы ишемической болезни сердца (ИБС), коронарная артериальная непроходимость, а также наличие живой части миокарда в пораженной области.
Существует несколько типов оперативных вмешательств:
- Аортокоронарное шунтирование (АКШ) – данная процедура направлена на восстановление кровотока в сердечных сосудах путем установки специальных шунтов. Шунтирование представляет собой создание обходного пути для крови, минуя поврежденный участок сосуда. Параллельно с установкой шунта производится иссечение истонченной стенки миокарда.
- Баллонная ангиопластика и стентирование коронарных артерий – эта операция включает в себя расширение суженного сосудистого участка, вызванного патологическими изменениями. Расширение достигается за счет раздувания специального баллона, который вводится в сосуд, и установки стента – каркасного устройства, фиксируемого в просвете коронарного сосуда.
После хирургического вмешательства у пациентов наблюдается улучшение кровоснабжения сердца, исчезают признаки ишемии, а также увеличивается вероятность выживания. Операции проводятся под общим наркозом с подключением пациента к аппарату искусственного кровообращения.
При тяжелых формах аритмии рекомендуется установка электрокардиостимулятора или дефибриллятора-кардиовертера.
Все перечисленные методы лечения осуществляются в специализированных кардиологических клиниках опытными и высококвалифицированными хирургами.
Рекомендации по образу жизни
Пациентам с установленным диагнозом следует внести изменения в свой привычный образ жизни, особенно в отношении физической активности и питания. Важно также полностью исключить курение и употребление алкогольных напитков.
Запрещены тяжелые физические нагрузки и силовые тренировки, однако полностью отказываться от активности не рекомендуется. Для определения оптимального уровня нагрузки необходимо проконсультироваться с кардиологом и специалистом по лечебной физкультуре.
Эти специалисты предложат персонализированные рекомендации по физической активности. Обычно это включает в себя комплекс упражнений лечебной физкультуры, плавание в бассейне и пешие прогулки в умеренном темпе не менее 30 минут в день, шесть раз в неделю.
Диета играет ключевую роль для людей с сердечно-сосудистыми заболеваниями. Рацион питания должен быть составлен так, чтобы включать преимущественно разрешенные продукты.
Разрешенные продукты:
- фрукты (особенно цитрусовые), сухофрукты (в частности, чернослив), ягоды;
- свежие овощи и зелень;
- обезжиренные молочные и кисломолочные изделия;
- нежирные сорта мяса и рыбы, морепродукты;
- орехи;
- яичный белок;
- овсяная и гречневая крупы.
Запрещенные продукты:
- жирные мясные изделия и субпродукты (колбасы, консервы);
- яичный желток;
- копчености и соленые продукты;
- острые специи;
- кофе, крепкий чай и энергетические напитки;
- жареные блюда;
- овощи и фрукты, содержащие щавелевую кислоту (редис, щавель, крыжовник, смородина).
При необходимости может потребоваться консультация диетолога для составления ежедневного меню.
Факторы риска развития постинфарктного кардиосклероза
Постинфарктный кардиосклероз – это патологическое состояние, которое возникает в результате некроза сердечной мышцы после перенесенного инфаркта миокарда. Важным аспектом в понимании этого заболевания является осознание факторов риска, способствующих его развитию. К основным факторам риска можно отнести следующие:
- Возраст: С возрастом увеличивается вероятность развития атеросклероза, что может привести к инфаркту миокарда и, соответственно, к кардиосклерозу.
- Пол: Мужчины более подвержены инфаркту миокарда в молодом и среднем возрасте, однако после менопаузы риск у женщин значительно возрастает.
- Генетическая предрасположенность: Наличие сердечно-сосудистых заболеваний в семейном анамнезе увеличивает риск развития инфаркта и, как следствие, кардиосклероза.
- Гипертония: Высокое артериальное давление является одним из основных факторов, способствующих повреждению сосудов и развитию атеросклероза.
- Дислипидемия: Повышенный уровень холестерина и триглицеридов в крови способствует образованию атеросклеротических бляшек, что увеличивает риск инфаркта.
- Курение: Табакокурение негативно влияет на состояние сосудов, снижая их эластичность и способствуя образованию тромбов.
- Сахарный диабет: Диабет значительно увеличивает риск сердечно-сосудистых заболеваний, включая инфаркт миокарда.
- Ожирение: Избыточная масса тела является фактором, способствующим развитию гипертонии и диабета, что в свою очередь увеличивает риск инфаркта.
- Малоподвижный образ жизни: Недостаток физической активности приводит к ухудшению обмена веществ и увеличивает риск сердечно-сосудистых заболеваний.
- Стресс: Хронический стресс может способствовать развитию гипертонии и других заболеваний, которые увеличивают риск инфаркта миокарда.
Каждый из этих факторов может действовать как самостоятельно, так и в сочетании с другими, что значительно увеличивает вероятность развития постинфарктного кардиосклероза. Понимание этих факторов позволяет не только выявить группы риска, но и разработать стратегии профилактики, направленные на снижение вероятности возникновения инфаркта и его последствий.
Профилактика постинфарктного кардиосклероза
Профилактика постинфарктного кардиосклероза является важным аспектом в управлении сердечно-сосудистыми заболеваниями и требует комплексного подхода. Основная цель профилактических мероприятий заключается в снижении риска повторных инфарктов миокарда и замедлении прогрессирования кардиосклероза.
Первым шагом в профилактике является изменение образа жизни. Это включает в себя отказ от курения, которое является одним из основных факторов риска для сердечно-сосудистых заболеваний. Исследования показывают, что курение значительно увеличивает вероятность повторного инфаркта и ухудшает состояние сердечно-сосудистой системы. Отказ от табака способствует улучшению общего состояния здоровья и снижению вероятности развития кардиосклероза.
Вторым важным аспектом является контроль за артериальным давлением. Гипертония является одним из основных факторов, способствующих развитию постинфарктного кардиосклероза. Регулярное измерение давления и соблюдение назначенной терапии помогают поддерживать его на оптимальном уровне. Пациентам рекомендуется следить за своим весом и придерживаться диеты, богатой фруктами, овощами и цельнозерновыми продуктами, что также способствует нормализации давления.
Третий аспект профилактики — это физическая активность. Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, помогают укрепить сердечно-сосудистую систему, улучшить кровообращение и снизить уровень стресса. Однако важно, чтобы физическая активность была согласована с лечащим врачом, особенно в период восстановления после инфаркта.
Кроме того, контроль уровня холестерина в крови также играет важную роль в профилактике постинфарктного кардиосклероза. Высокий уровень липопротеинов низкой плотности (ЛПНП) может способствовать образованию атеросклеротических бляшек, что увеличивает риск повторного инфаркта. Пациентам рекомендуется следить за своим рационом, избегая насыщенных жиров и трансжиров, а также принимать назначенные врачом статиновые препараты, если это необходимо.
Психоэмоциональное состояние пациента также не следует игнорировать. Стресс и депрессия могут негативно сказаться на состоянии сердечно-сосудистой системы. Психотерапия, занятия йогой или медитацией могут помочь в управлении стрессом и улучшении общего самочувствия.
Наконец, регулярные медицинские осмотры и контроль за состоянием здоровья являются ключевыми элементами профилактики. Пациенты, перенесшие инфаркт, должны находиться под наблюдением кардиолога, который сможет своевременно выявить возможные осложнения и скорректировать лечение.
Таким образом, профилактика постинфарктного кардиосклероза требует комплексного подхода, включающего изменение образа жизни, контроль за факторами риска и регулярное медицинское наблюдение. Эти меры помогут не только улучшить качество жизни пациентов, но и значительно снизить риск повторных сердечно-сосудистых событий.
Прогноз и качество жизни пациентов с постинфарктным кардиосклерозом
Зависит от множества факторов, включая степень повреждения сердечной мышцы, наличие сопутствующих заболеваний, а также соблюдение рекомендаций врача и образа жизни пациента. Постинфарктный кардиосклероз представляет собой рубцевание сердечной ткани, возникшее в результате инфаркта миокарда. Это состояние может существенно влиять на функцию сердца и, следовательно, на общее состояние здоровья пациента.
Одним из ключевых факторов, определяющих прогноз, является размер и локализация инфаркта. Чем больше площадь поврежденной ткани, тем больше вероятность развития сердечной недостаточности и других осложнений. Важно отметить, что наличие сопутствующих заболеваний, таких как гипертония, диабет или ишемическая болезнь сердца, также может ухудшить прогноз. Эти состояния могут усугублять течение кардиосклероза и увеличивать риск повторных сердечно-сосудистых событий.
Качество жизни пациентов с постинфарктным кардиосклерозом может варьироваться. Многие пациенты испытывают ограничения в физической активности, что может привести к снижению уровня жизненной активности и ухудшению психоэмоционального состояния. Однако при правильном подходе к лечению и реабилитации возможно значительное улучшение качества жизни. Важным аспектом является соблюдение рекомендаций по диете, физической активности и медикаментозной терапии.
Реабилитация после инфаркта и кардиосклероза включает в себя не только медикаментозное лечение, но и программы физической активности, которые помогают восстановить сердечную функцию и улучшить общее состояние пациента. Психологическая поддержка также играет важную роль, так как многие пациенты могут испытывать тревогу и депрессию после перенесенного инфаркта.
В целом, прогноз для пациентов с постинфарктным кардиосклерозом может быть благоприятным при условии своевременной диагностики, адекватного лечения и изменения образа жизни. Регулярные медицинские осмотры и контроль за состоянием здоровья помогут предотвратить развитие серьезных осложнений и улучшить качество жизни пациентов.