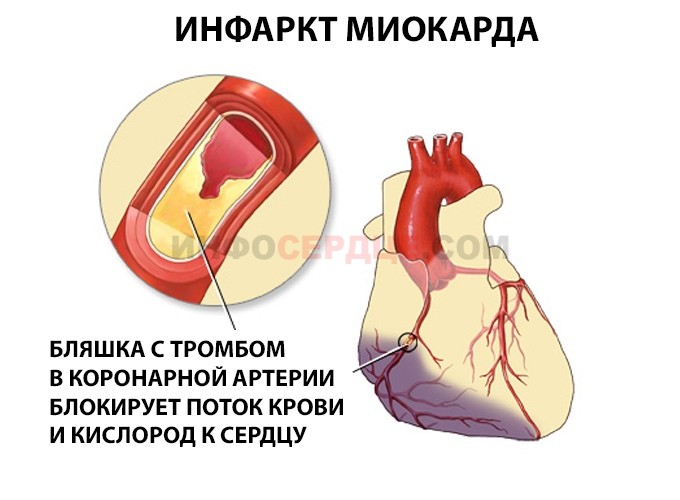
Причины возникновения
Инфаркт делится на два типа: мелкоочаговый и обширный (трансмуральный), которые различаются по степени повреждения сердечной мышцы.
Лечение и восстановление после обширного инфаркта требуют больше времени и усилий, чем в случае мелкоочагового. При этом, если мелкоочаговый инфаркт не лечить вовремя, он может перерасти в обширный из-за слияния нескольких участков некроза.
Хроническая ишемическая болезнь сердца является причиной обширного инфаркта в 98% случаев. Ухудшает ситуацию атеросклероз коронарных артерий, который нарушает кровоток и приводит к хроническому кислородному голоданию сердца.
Вероятность развития обширного инфаркта увеличивается при наличии следующих факторов риска:
- сахарный диабет: это заболевание способствует быстрому образованию атеросклеротических бляшек и тромбов. Сосуды у диабетиков становятся хрупкими, а обменные процессы в их стенках нарушаются, что снижает их функциональность;
- гипертония: высокое артериальное давление приводит к утолщению стенок сосудов, что снижает их эластичность. При физической нагрузке сосуды не могут обеспечить сердце необходимым количеством кислорода;
- наследственная предрасположенность к сосудистым заболеваниям;
- мужской пол – мужчины страдают от обширного инфаркта в 4 раза чаще, чем женщины;
- возрастные изменения в сосудах;
- курение: токсины в табачном дыме сужают сосуды и нарушают кровоснабжение сердечной мышцы;
- недостаток физической активности. Сидячий образ жизни снижает эластичность сосудов;
- ожирение: лишний вес создает дополнительную нагрузку на сердце и сосуды;
- чрезмерное употребление алкоголя: алкоголь негативно влияет на печень, что нарушает расщепление жиров и приводит к их отложению на стенках сосудов;
- заболевания почек: нарушения обмена фосфора и кальция могут вызвать тромбоз. Многие пациенты с почечными патологиями сталкиваются с крупноочаговым инфарктом после нескольких лет болезни;
- частые стрессы: сильные эмоциональные нагрузки могут привести к резкому сужению сосудов, что вызывает острое кислородное голодание сердца;
- физические перегрузки: они увеличивают потребность миокарда в кислороде, что при недостаточной эластичности сосудов не может быть удовлетворено. Это приводит к сосудистому спазму и обширному инфаркту;
- травмы и серьезные хирургические вмешательства могут вызвать чрезмерное сужение коронарных сосудов, что также приводит к кислородному голоданию сердца.
Наибольшее количество случаев инфаркта миокарда наблюдается у людей старше 55-70 лет. Однако в последние годы статистика показывает рост случаев «молодого инфаркта», когда приступы происходят у людей младше 30 лет.
Случаи мгновенной смерти от инфаркта не редкость, когда человек умирает, не дождавшись медицинской помощи. Наибольшее количество инфарктов происходит в утренние часы, когда после сна человек резко встает, что приводит к изменению соотношения между кровообращением и потребностью сердечной мышцы в кислороде.
Врачи подчеркивают, что обширный инфаркт миокарда представляет собой серьезное состояние, требующее немедленного медицинского вмешательства. Это заболевание возникает, когда происходит значительное нарушение кровоснабжения сердечной мышцы, что может привести к ее некрозу. Специалисты отмечают, что факторы риска, такие как высокое артериальное давление, диабет, курение и высокий уровень холестерина, играют ключевую роль в развитии инфаркта. Важно, чтобы пациенты знали о симптомах, таких как сильная боль в груди, одышка и потливость, и не откладывали обращение за помощью. Врачи рекомендуют регулярные профилактические осмотры и здоровый образ жизни для снижения вероятности возникновения сердечно-сосудистых заболеваний. Своевременная диагностика и лечение могут существенно повысить шансы на выживание и восстановление.
https://youtube.com/watch?v=jDj73wJe5tw
Симптомы
| Предынфарктное состояние (первые признаки) | Острая фаза | Нетипичные проявления |
| Длительная боль за грудиной, не поддающаяся лечению нитроглицерином | Резкая боль за грудиной, которая может иррадиировать в грудную клетку, лопатки, левую руку, нижнюю челюсть и шею | Боль в области живота |
| Одышка | Чувство сильного страха смерти | Тошнота и рвота |
| Сильная потливость | Тревожность | Ощущение удушья |
| Явные нарушения сердечного ритма | Галлюцинации | Кашель |
| Необъяснимая тошнота | Апатия | Обильный холодный пот |
| Невозможность переносить даже легкие физические нагрузки | Потеря сознания (не у всех) | Отеки |
| Проблемы с кровообращением миокарда, выявляемые на ЭКГ | Отсутствие симптомов или их незначительная выраженность и размытость. |
В подостром периоде могут возникать приступы боли и стенокардии. Со временем, по мере адаптации сердечной мышцы к функционированию с рубцом, эти симптомы исчезают.
Способность распознавать признаки приближающейся патологии в предынфарктном состоянии дает возможность своевременно обратиться за экстренной медицинской помощью, что может предотвратить развитие обширного некроза в сердечной мышце и спасти жизнь.
| Аспект | Описание | Важность |
|---|---|---|
| Определение | Обширный инфаркт миокарда – это некроз (отмирание) значительной части сердечной мышцы, вызванный длительным нарушением кровоснабжения. | Крайне высокая, определяет тяжесть состояния и прогноз. |
| Причины | Чаще всего – тромбоз коронарной артерии на фоне атеросклероза. Реже – спазм артерии, эмболия, расслоение аорты. | Высокая, понимание причин помогает в профилактике и лечении. |
| Симптомы | Интенсивная, давящая, жгучая боль за грудиной, иррадиирующая в левую руку, шею, челюсть. Одышка, холодный пот, страх смерти, тошнота, рвота. | Высокая, своевременное распознавание критически важно для оказания помощи. |
| Диагностика | ЭКГ (подъем сегмента ST, патологический зубец Q), повышение кардиоспецифических ферментов (тропонин, КФК-МВ), ЭхоКГ, коронарография. | Высокая, подтверждение диагноза необходимо для выбора тактики лечения. |
| Осложнения | Кардиогенный шок, острая сердечная недостаточность, аритмии (фибрилляция желудочков), разрыв миокарда, тромбоэмболии. | Крайне высокая, осложнения могут быть фатальными. |
| Лечение (острый период) | Реперфузионная терапия (тромболизис, ЧКВ), обезболивание (наркотические анальгетики), антикоагулянты, антиагреганты, бета-блокаторы, нитраты. | Высокая, направлено на восстановление кровотока и минимизацию повреждения. |
| Реабилитация | Постепенное расширение физической активности, диета, отказ от курения, контроль АД и холестерина, прием поддерживающих препаратов. | Высокая, направлена на предотвращение повторных событий и улучшение качества жизни. |
| Прогноз | Зависит от размера инфаркта, своевременности оказания помощи, наличия осложнений и приверженности пациента реабилитации. | Высокая, определяет долгосрочные перспективы пациента. |
Доврачебная помощь
Правильная первая помощь при остром инфаркте может увеличить шансы на выживание на 25%.
Первым делом необходимо вызвать скорую помощь и сообщить диспетчеру о подозрении на инфаркт. Больного следует разместить в полусидячем положении с немного согнутыми ногами. Важно обеспечить свободное дыхание, поэтому стоит открыть окно для притока свежего воздуха и снять с пациента сдавливающую одежду.
Под язык следует положить нитроглицерин. Если артериальное давление не снижается до критических значений (90/50 и ниже), через 15 минут можно дать вторую таблетку. Для улучшения кровообращения рекомендуется дать пострадавшему таблетку аспирина, которую он должен разжевать. Это может существенно повысить шансы на спасение.
Если человек потерял сознание (что чаще происходит у мужчин), его следует уложить на спину, запрокинув голову. В случае рвоты голову нужно повернуть на бок.
Запрещается давать больному анальгетики или позволять ему двигаться. При ознобе не стоит использовать грелку; достаточно накрыть пациента легким пледом, так как тяжелое одеяло не рекомендуется. В случае остановки сердца необходимо провести непрямой массаж сердца, однако в этом случае прогноз на выживание значительно ухудшается.
https://youtube.com/watch?v=EdRinJeqG7M
Как проводится лечение?
Лечебные мероприятия начинаются сразу же с момента прибытия скорой помощи. Пациенту экстренно вводят укол наркотического обезболивающего, чтобы облегчить боль и замедлить прогрессирование некроза. Первичный диагноз устанавливается врачами на основании характерных симптомов заболевания.
После этого пациента переводят в отделение реанимации и интенсивной терапии, где ему обеспечивают искусственную вентиляцию легких. Пребывание в этом отделении может длиться от 5 до 14 дней. Весь период нахождения в стационаре составляет от 1 до 3 недель, а полное восстановление требует не менее 4 месяцев.
В зависимости от состояния пациента лечение может проводиться как терапевтическими методами с использованием медикаментов, так и с помощью хирургического вмешательства. В любом случае, для успешного выздоровления необходимо обеспечить больному как физический, так и эмоциональный покой.
Медикаментозная терапия
Медикаментозное лечение направлено на улучшение кровообращения, предотвращение осложнений инфаркта и стабилизацию состояния пациента.
| Лекарственные средства | Механизм действия |
| Тиклопидин, Аспирин, Плавикс | Двойная антиагрегантная терапия, воздействующая на различные механизмы свертывания крови. Применяются для улучшения текучести крови и увеличения ее притока к пораженной области |
| Анальгетики – в первые дни наркотические, затем ненаркотические | Обезболивание в остром и подостром периодах |
| Амиодарон, Лидокаин | Устранение сердечных аритмий |
| Антикоагулянты | Профилактика тромбообразования |
| Тромболитики | Способствование рассасыванию тромбов |
| Диазепам, Реланиум | Снижение чрезмерного эмоционального напряжения и острых приступов страха |
https://youtube.com/watch?v=TgkNL3PNxbI
Хирургическое вмешательство
При неблагоприятной реакции организма на медикаменты может потребоваться хирургическое вмешательство. Если после небольшого оперативного вмешательства не наблюдается улучшений, а зона некроза продолжает увеличиваться и возникают осложнения, то может быть рекомендована пересадка сердца.
К основным хирургическим процедурам при обширном инфаркте относятся:
- коронарная ангиопластика – в пораженный сосуд сердца устанавливается коронарный стент (стентирование), который восстанавливает нормальный кровоток. Это вмешательство является наиболее распространенным;
- аортокоронарное шунтирование – это более сложная операция, в ходе которой из здоровой вены пациента создается обходной путь для крови, минуя суженное место в сосуде.
Решение о возможности хирургического вмешательства принимается врачами с учетом возраста пациента, наличия у него хронических заболеваний и общего состояния здоровья. Операция не всегда возможна, и в некоторых случаях ее проведение может быть крайне рискованным.
Во время сердечных операций могут возникать случаи клинической смерти, и лишь 3-4% пациентов удается успешно реанимировать и вернуть к нормальной жизни. Если после операции пациент впадает в кому и находится в этом состоянии более четырех месяцев, вероятность его выживания составляет не более 15%.
Народные средства
Народные рецепты могут быть полезны в период реабилитации, выступая в качестве дополнения к основному медикаментозному лечению. Их цель заключается в снижении образования склеротических бляшек и профилактике тромбообразования. Перед началом использования данных методов обязательно проконсультируйтесь с вашим врачом.
Следующие рекомендации не следует применять при острых приступах стенокардии и инфаркте миокарда:
- Регулярное употребление 2-3 зубчиков свежего или приготовленного чеснока в день помогает предотвратить образование тромбов и замедляет развитие атеросклероза.
- 100-150 г кураги в сутки способствует восстановлению уровня калия в организме и укрепляет сердечную мышцу.
- Употребление 100 г грецких орехов ежедневно удовлетворяет суточную потребность в магнии, что положительно сказывается на функционировании сердца.
- Настои из трав, таких как каштан конский, золототысячник, донник, багульник, календула и родиола розовая, могут помочь снизить уровень холестерина в крови. Рекомендуется принимать 3-4 раза в день по 1/3 стакана в течение двух месяцев.
- Также полезно пить 3-4 раза в день по 2 столовые ложки свежевыжатых соков: морковного, хурмы, редьки, капустного, репного и свекольного. Это поможет восполнить запасы витаминов в организме пациента.
Как проходит реабилитация?
Период восстановления после сердечного приступа играет столь же важную роль, как и само лечение, поскольку он помогает уменьшить вероятность повторного инфаркта. Пациент, перенесший инфаркт, должен находиться на больничном как минимум полгода для полноценного восстановления.
Если не соблюдать рекомендации врача, риск повторного поражения сердца возрастает, и в течение года это может произойти у 50% пациентов. В случае, если человек перенес два инфаркта, его шансы на выживание снижаются до 20%. Однако при правильной реабилитации 80% таких пациентов успешно справляются с последствиями. Важно помнить, что процесс восстановления требует времени, и пытаться его ускорить не следует.
Диета
Диета при заболеваниях помогает предотвратить повторное образование атеросклеротических бляшек и закупорку сосудов.
Основные принципы питания:
- ежедневное употребление нескольких порций овощей или фруктов;
- ограничение потребления соли, но без полного исключения;
- уменьшение количества животных жиров в рационе;
- предпочтение продуктам, содержащим ненасыщенные жиры;
- замена сливочного масла на оливковое;
- потребление не менее 2 литров воды в сутки.
Пациентам следует избегать жареных, копченых и соленых блюд. Рекомендуется готовить пищу на пару.
Примерное меню на день:
- завтрак: овсянка на воде с добавлением сухофруктов (курага, чернослив, изюм);
- перекус: творожная запеканка и 1 банан;
- обед: 200 г куриного филе, приготовленного на пару, с картофельным пюре;
- перекус: запеченное яблоко;
- ужин: 120 г лосося с салатом из свежих овощей, заправленным оливковым маслом.
Упражнения и гимнастика
Физические нагрузки после перенесенной болезни вводятся постепенно, так как в первые дни после выписки из стационара пациенту рекомендуется соблюдать постельный режим. Начальные нагрузки должны быть минимальными, например, короткие прогулки на свежем воздухе или медленный подъем по лестнице. Каждый день нагрузку следует немного увеличивать, и в течение нескольких недель довести её до среднего уровня. Важно постоянно контролировать, чтобы пациент, перенесший инфаркт, не испытывал чрезмерных физических усилий.
Лечебная физкультура (ЛФК) играет ключевую роль в восстановлении двигательных функций пациента. Курс включает аэробные упражнения, которые способствуют укреплению сердечной мышцы и снижению веса при наличии лишних килограммов.
В стационаре, под наблюдением специалистов, пациентам назначаются минимальные физические упражнения. Это могут быть поднятия рук и ног, легкие наклоны вперед и назад, а также повороты головы. Также рекомендуется выполнять дыхательную гимнастику.
После выписки, в зависимости от степени поражения сердца, пациентам советуют заниматься ходьбой. В начале восстановительного периода это должна быть медленная ходьба, затем – в среднем темпе, а к концу реабилитации – быстрая.
Постепенно можно добавлять плавание или спокойные велопрогулки. Пожилым людям рекомендуется делать утреннюю зарядку. Интенсивность физических нагрузок определяется врачом, и самостоятельно изменять её недопустимо, даже если пациент выглядит здоровым и чувствует себя хорошо.
Полностью исключить алкоголь и табачные изделия после инфаркта крайне важно. Также людям, перенесшим инфаркт, запрещено заниматься тяжелым физическим трудом, поднимать тяжести и работать в жаркую погоду.
Заниматься сексом в первые месяцы после инфаркта не рекомендуется. Однако, если пациент прошел курс реабилитации и не испытывает трудностей при физической активности, например, быстрой ходьбе или подъеме по лестнице, то сексуальные отношения могут быть допустимы. Если возникают боли в груди, одышка или жжение в области сердца, следует немедленно прекратить половой акт.
При повышенном кровяном давлении назначаются препараты для его нормализации, которые обычно нужно принимать на протяжении всей жизни. По мере привыкания организма к лекарству его могут заменить аналогичным средством.
После обширного инфаркта часто предоставляется направление на реабилитацию в санаторий. Этот вариант является наиболее желательным и эффективным для восстановления здоровья.
Последствия и возможные осложнения
Негативные последствия заболевания и его осложнения могут возникать даже при своевременном медицинском вмешательстве.
К основным из них относятся:
- значительное рубцевание тканей в области некроза (особенно страдает левый желудочек);
- разрыв миокарда в зоне омертвения;
- аневризма;
- воспаление серозной оболочки сердечной мышцы;
- нарушение работы митрального клапана;
- осложнения аутоиммунного характера;
- отек легких;
- тромбоэмболия и геморрагический инсульт.
Правильная реабилитация способствует снижению выраженности осложнений и повышает шансы на выживание пациента.
Некоторым пациентам присваивается группа инвалидности из-за осложнений, которые приводят к утрате трудоспособности. В каждом конкретном случае это определяется индивидуально, поэтому заранее установить, какая группа будет назначена, невозможно — это решение принимают только специалисты.
При подтверждении инвалидности государство предоставляет ряд льгот: пособие и пенсию по инвалидности, бесплатные медикаменты, путевку в реабилитационный санаторий, сокращенный рабочий день, услуги сиделки и бесплатный проезд.
Шансы выжить
Прогнозы по дальнейшему развитию состояния здоровья каждого пациента являются индивидуальными.
Если человек регулярно посещает врача, придерживается всех медицинских предписаний и проходит поддерживающую терапию, у него есть все шансы прожить долгую жизнь и уйти из жизни по естественным причинам.
Однако при несоблюдении рекомендаций, общем ухудшении здоровья и наличии серьезных хронических заболеваний риск повторного инфаркта и смерти в течение первого года составляет около 50%. Это означает, что выживает только половина пациентов, поэтому крайне важно следовать всем указаниям врачей.
Профилактика обширного инфаркта миокарда
Профилактика обширного инфаркта миокарда является важной задачей как для медицинских работников, так и для пациентов. Основные меры профилактики направлены на снижение факторов риска, которые могут привести к развитию сердечно-сосудистых заболеваний.
1. Контроль артериального давления: Высокое артериальное давление является одним из главных факторов риска для развития инфаркта миокарда. Регулярное измерение давления и его контроль с помощью медикаментов и изменения образа жизни могут значительно снизить риск.
2. Поддержание нормального уровня холестерина: Повышенный уровень холестерина, особенно ЛПНП (липопротеинов низкой плотности), способствует образованию атеросклеротических бляшек в сосудах. Рекомендуется следить за уровнем холестерина и при необходимости корректировать его с помощью диеты, физической активности и медикаментов.
3. Здоровое питание: Сбалансированная диета, богатая фруктами, овощами, цельными злаками, нежирным белком и полезными жирами, помогает поддерживать здоровье сердца. Ограничение потребления насыщенных жиров, трансжиров, сахара и соли также играет важную роль в профилактике сердечно-сосудистых заболеваний.
4. Регулярная физическая активность: Умеренные физические нагрузки, такие как ходьба, плавание или велосипед, способствуют улучшению сердечно-сосудистой системы. Рекомендуется заниматься физической активностью не менее 150 минут в неделю.
5. Отказ от курения: Курение является одним из самых значительных факторов риска для развития инфаркта миокарда. Отказ от курения не только снижает риск, но и улучшает общее состояние здоровья.
6. Контроль уровня сахара в крови: Диабет является серьезным фактором риска для сердечно-сосудистых заболеваний. Людям с диабетом важно контролировать уровень сахара в крови и следовать рекомендациям врача по лечению и образу жизни.
7. Управление стрессом: Хронический стресс может негативно влиять на здоровье сердца. Методы управления стрессом, такие как медитация, йога и релаксация, могут помочь снизить риск сердечно-сосудистых заболеваний.
8. Регулярные медицинские осмотры: Профилактические осмотры у врача позволяют выявить факторы риска на ранних стадиях и принять меры для их коррекции. Важно проходить регулярные обследования, особенно если есть предрасположенность к сердечно-сосудистым заболеваниям.
Соблюдение этих рекомендаций может значительно снизить риск развития обширного инфаркта миокарда и улучшить общее состояние здоровья. Важно помнить, что профилактика — это комплексный подход, который требует постоянного внимания и усилий со стороны пациента.
Роль психоэмоционального состояния
Психоэмоциональное состояние человека играет значительную роль в развитии сердечно-сосудистых заболеваний, включая обширный инфаркт миокарда. Стресс, тревога и депрессия могут стать триггерами для возникновения сердечно-сосудистых проблем, так как они влияют на физиологические процессы в организме.
Во время стресса происходит выброс адреналина и кортизола, что приводит к увеличению частоты сердечных сокращений и повышению артериального давления. Эти изменения могут вызвать спазм коронарных артерий, что в свою очередь увеличивает риск тромбообразования и может привести к инфаркту миокарда. Исследования показывают, что люди, испытывающие хронический стресс, имеют более высокий риск развития сердечно-сосудистых заболеваний.
Кроме того, психоэмоциональные расстройства, такие как депрессия, могут негативно сказаться на образе жизни. Люди, страдающие от депрессии, часто менее активны физически, имеют нездоровые привычки, такие как курение и неправильное питание, что также увеличивает риск сердечно-сосудистых заболеваний. Депрессия может влиять на уровень холестерина и артериальное давление, что дополнительно усугубляет ситуацию.
Важно отметить, что психоэмоциональное состояние не только влияет на риск развития инфаркта, но и на его течение и восстановление после него. Пациенты с высоким уровнем тревожности и депрессии могут испытывать более тяжелые симптомы и дольше восстанавливаться после инфаркта. Психологическая поддержка и терапия могут сыграть ключевую роль в реабилитации пациентов, перенесших обширный инфаркт миокарда.
Таким образом, управление психоэмоциональным состоянием является важной частью профилактики и лечения сердечно-сосудистых заболеваний. Психотерапия, занятия спортом, медитация и другие методы снижения стресса могут помочь не только в улучшении общего состояния здоровья, но и в снижении риска повторного инфаркта миокарда.
Советы по образу жизни после инфаркта
После перенесенного обширного инфаркта миокарда крайне важно пересмотреть свой образ жизни, чтобы минимизировать риск повторных сердечно-сосудистых заболеваний и улучшить общее состояние здоровья. Вот несколько ключевых аспектов, на которые стоит обратить внимание:
1. Правильное питание
Сбалансированное питание играет важную роль в восстановлении после инфаркта. Рекомендуется следовать диете, богатой фруктами, овощами, цельнозерновыми продуктами и нежирными белками. Ограничьте потребление насыщенных жиров, трансжиров, соли и сахара. Полезны такие продукты, как рыба, орехи и оливковое масло, которые содержат полезные жиры и способствуют улучшению сердечно-сосудистого здоровья.
2. Физическая активность
Регулярная физическая активность необходима для восстановления сердечной функции и улучшения общего состояния здоровья. Начните с легких упражнений, таких как прогулки, и постепенно увеличивайте интенсивность. Консультация с кардиологом или реабилитологом поможет разработать индивидуальную программу тренировок, учитывающую ваше состояние.
3. Контроль веса
Избыточный вес увеличивает нагрузку на сердце и может способствовать развитию других заболеваний. Поддержание здорового веса с помощью правильного питания и физической активности поможет снизить риск повторного инфаркта. Регулярное взвешивание и ведение дневника питания могут помочь в контроле веса.
4. Отказ от вредных привычек
Курение и чрезмерное употребление алкоголя значительно увеличивают риск сердечно-сосудистых заболеваний. Отказ от курения и ограничение потребления алкоголя помогут улучшить состояние сердечно-сосудистой системы и общее здоровье.
5. Управление стрессом
Стресс может негативно сказаться на здоровье сердца. Практики релаксации, такие как медитация, йога или дыхательные упражнения, могут помочь снизить уровень стресса. Важно также находить время для отдыха и хобби, которые приносят удовольствие.
6. Регулярные медицинские осмотры
После инфаркта необходимо регулярно посещать врача для контроля состояния здоровья и корректировки лечения. Это поможет своевременно выявлять возможные проблемы и предотвращать их развитие.
7. Поддержка близких
Эмоциональная поддержка со стороны семьи и друзей играет важную роль в процессе восстановления. Общение с близкими, участие в группах поддержки или консультации с психологом могут помочь справиться с эмоциональными трудностями, связанными с перенесенным инфарктом.
Следуя этим рекомендациям, можно значительно улучшить качество жизни и снизить риск повторного инфаркта миокарда. Важно помнить, что изменения в образе жизни требуют времени и усилий, но они необходимы для достижения долгосрочных результатов и сохранения здоровья сердца.